Анализ факторов риска инсульта. Причины возникновения инсульта. Каким должно быть артериальное давление у детей разного возраста
Кандидат медицинских наук Лев Манвелов, Научный центр неврологии РАМН
«Не упускайте ни одной возможности - жизнь коротка», - говорил Стендаль. В 59 лет жизнь великого французского писателя оборвалась: инсульт.
Компьютерная томограмма мозга при обширном инсульте. Светлое пятно - зона нарушения кровообращения.
Риск инсульта зависит от многих факторов. Их вклад можно оценить лишь приблизительно.
Сонные артерии особенно важны для питания мозга, сужение их просвета или даже полное закрытие очень опасно для мозга и может привести к инсульту.
Когда бляшка увеличивается в размерах и замедляет кровоток, на неё «прилипают» тромбоциты. Так формируется тромб, который может вызвать окклюзию - выключить из работы участок мозгового кровоснабжения.
Критерии ожирения.
Частота пульса при физической нагрузке (60-70% от максимальной) в зависимости от возраста.
Острое нарушение мозгового кровообращения, то есть инсульт, - самое тяжёлое сосудистое заболевание головного мозга. В нашей стране ежегодно регистрируется более 450 тысяч случаев инсульта. В первые три недели умирают до 35% пациентов, а к концу первого года этот печальный показатель возрастает до 50%. К труду возвращаются только 20% перенёсших инсульт. Остальных ждёт нелёгкая судьба инвалидов.
Для профилактики сосудистых заболеваний головного мозга надо знать, что способствует их развитию...
Для сосудистых заболеваний мозга и сосудистых заболеваний сердца факторы риска во многом одинаковы. Их можно разделить на внутренние и внешние. Например, ожирение, сахарный диабет, отягощённая наследственность (инсульт, инфаркт, гипертония у ближайших родственников), пол, возраст - факторы внутренние. Эмоциональный стресс, малоподвижный образ жизни, вредные привычки (злоупотребление алкоголем, курение), неблагоприятные условия окружающей среды - внешние.
Факторы риска можно разделить и по другому признаку: нерегулируемые (возраст, пол, раса) и поддающиеся воздействию (неправильное питание, недостаток физической активности, курение, злоупотребление алкоголем).
Возраст и пол.
Частота инсульта зависит от возраста, удваиваясь в каждом последующем десятилетии по сравнению с преды-
дущим. У пожилых людей (60 лет и старше) инсульт встречается в 17 раз чаще, чем в возрасте до 45 лет. Доказано, что у женщин инсульты развиваются в более старшем возрасте, чем у мужчин, - на 10-20 лет позднее. Инфаркт мозга при атеросклерозе у мужчин встречается примерно на 30% чаще, чем у женщин.
Время года и климат. Инсульт и смертность от него зависят от метеорологических условий и времени года. Для людей с сердечно-сосудистыми заболеваниями самые неблагоприятные месяцы - зимние и весенние. В этот период часто происходит резкая смена погоды, выпадение осадков, возникают значительные колебания атмосферного давления, температуры воздуха и содержания кислорода в воздухе. Нарушения мозгового кровообращения учащаются в период резких перепадов температур.
Артериальная гипертония. Нередко непосредственная причина развития острых и хронических сосудистых заболеваний головного мозга - артериальная гипертония. Но с ней можно бороться.
Повторим главные правила лечения гипертонии (о них, конечно, говорят лечащие врачи, но пациенты не всегда следуют их советам).
Начинать лечение следует с минимальных доз одного препарата. Если средство недостаточно эффективно, даже при увеличении дозы, лечащий врач подбирает препарат другой группы или, что ещё лучше, назначает комбинированное лечение. При побочных явлениях препарат тоже необходимо заменить. Лучше использовать средства длительного действия, которые при однократном применении дают эффект на 24 часа.
Контролировать эффективность проводимого лечения, особенно при подборе дозы препарата, пациент может сам, измеряя артериальное давление в домашних условиях. Очень важно периодически, хотя бы дважды в году, проводить суточный мониторинг артериального давления в стационаре или амбулаторно. Соль нужно ограничить - не более 5 г в день.
Снижающие давление препараты надо принимать каждый день, лучше в одно и то же время. Дозу лекарств подобрать так, чтобы артериальное давление не снижалось слишком сильно. При серьёзных сосудистых поражениях мозга следует поддерживать уровень систолического (верхнего) АД в пределах 135-150 мм рт. ст., чтобы не допустить ухудшения кровоснабжения в пострадавших участках мозга.
Надо учитывать, что при хронических сосудистых заболеваниях мозга изменена
ауторегуляция мозгового кровотока в сторону более высоких значений артериального давления. Сосуды лучше переносят повышение давления, чем его снижение. При этом нарушается реактивность мозговых сосудов, то есть способность к расширению или сужению, что проявляется при ультразвуковом исследовании после приёма под язык 0,25 мг нитроглицерина. Снижение реактивности мозговых сосудов чаще возникает в возрасте старше 60 лет.
К факторам риска относятся нерегулярное лечение артериальной гипертонии коротко действующими препаратами (обычно так поступают при гипертонических кризах); диффузные, очаговые изменения вещества головного мозга и его отёк, обнаруженные при компьютерной или магнитно-резонансной томографии; гипертрофия (увеличение) левого желудочка сердца.
Если реактивность мозговых сосудов сохраняется, то больным хроническими сосудистыми заболеваниями головного мозга рекомендуют снижать систолическое (верхнее) артериальное давление на 20% от исходного уровня, а диастолическое (нижнее) - на 15%. При резко выраженном нарушении системы регуляции мозгового кровотока систолическое артериальное давление лучше снижать на 15% от исходного уровня, а диастолическое - на 10%.
Эффективность антигипертензивных препаратов разных классов в отношении снижения риска инсульта различна. Лучше действуют антагонисты кальция и диуретики. Ингибиторы ангиотензинпревращающего фермента и β-блокаторы по сравнению с ними менее эффективны.
Считается, что артериальная гипертония увеличивает риск инсульта в 3-4 раза. При правильно подобранном лечении артериальной гипертонии риск развития инсульта снижается в 2 раза.
Заболевания сердца.
Всё, что ухудшает работу сердца, может привести к недостаточному поступлению в мозг кислорода и питательных веществ. Тем самым создаются предпосылки для развития ишемического инсульта.
Другая причина инсульта при заболеваниях сердца - тромбоэмболия. В этих случаях в полостях сердца образуются сгустки - тромбы. Они передвигаются с током крови и могут закупорить артерии мозга.
Сердечная недостаточность - причина примерно пятой части ишемических инсультов, а ишемическая болезнь сердца увеличивает риск их развития примерно в 2 раза.
К образованию тромбов могут привести инфаркт миокарда, ишемическая болезнь сердца, болезни клапанов сердца, различные аритмии, атеросклероз аорты и магистральных артерий головы (сонных и позвоночных артерий), венечных артерий сердца, снабжающих его кровью. Тромбы могут возникать при рубцовых изменениях и обызвествлении клапанов. При аритмиях сердечные камеры предсердий и желудочков не полностью освобождаются от крови, выталкиваемой в крупные сосуды. В результате кровь застаивается в сердце, что тоже ведёт к образованию тромбов. Риск развития инсульта увеличивается и при гипертрофии левого желудочка сердца - утолщении его стенки, что обычно наблюдается при артериальной гипертонии.
Доказано, что регулярное лечение больных с заболеваниями сердца и сосудов значительно уменьшает вероятность развития инсульта. Для этого в первую очередь нужно поддерживать оптимальный уровень АД, следить за показателями свёртываемости крови, холестерина и сахара крови, быть физически активными, соблюдать диету и принимать лекарства в соответствии с врачебными рекомендациями.
Сахарный диабет. При этом заболевании страдают не только углеводный, но и жировой и белковый обмены, отмечаются аутоиммунные и гормональные сдвиги, изменяются реологические свойства крови, концентрация жизненно важных веществ в организме.
Многообразные изменения сосудов головного мозга при сахарном диабете включают нарушения сосудистого тонуса (дистония), поражения сосудов различного калибра.
Риск инсульта у мужчин, страдающих сахарным диабетом 2-го типа, в 3 раза, а у женщин в 5 раз выше, чем у тех, у кого не было этого заболевания. Больным необходимо соблюдать диету и принимать прописанные противодиабетические средства. Всем лицам старше 40 лет нужно сделать анализ крови на сахар вне зависимости от самочувствия. Больным необходимо контролировать уровень сахара специальным прибором и вести дневник, в котором записывается уровень сахара, проводимое лечение.
Курение.
Эта вредная привычка в два раза увеличивает опасность возникновения сердечно-сосудистых заболеваний. Она причина 60-85% смертей от рака лёгких, пищеварительного тракта, полости рта. Если курят родители, резко ухудшается здоровье не только имеющихся, но и будущих детей.
Под влиянием никотина, окиси углерода и других веществ (всего в дыме содержится больше 3400 соединений) быстро наступают изменения в составе крови. Повышается артериальное давление, увеличивается частота сердечных сокращений.
Сердце курящего человека за сутки совершает на 12-15 тысяч сокращений больше, чем сердце некурящего. Такой неэкономичный режим работы сердца ведёт к его преждевременному изнашиванию. У курильщиков усиливается склонность к сердечным аритмиям, вплоть до фибрилляции предсердий, которая может стать причиной инсульта или внезапной смерти. Никотин может вызвать спазм сосудов, изменения в стенках артерий.
Поскольку курение способствует повышению артериального давления, риск кровоизлияния в мозг у курящих увеличивается в 2,5 раза по сравнению с некурящими. Американские учёные подсчитали, что для людей в возрасте 60 лет, куривших на протяжении 40 лет, риск развития тяжёлого атеросклероза возрастает примерно в 3,5 раза по сравнению с некурящими.
Комитет экспертов Всемирной организации здравоохранения считает, что дозу табачного дыма можно реально уменьшить, выкуривая меньшее число сигарет, неглубоко затягиваясь, оставляя большие окурки (поскольку концентрация наиболее вредных компонентов табачного дыма возрастает по мере выкуривания сигареты), делая меньше затяжек из каждой сигареты, вынимая изо рта сигарету после каждой затяжки.
Конечно, лучше всего отказаться от курения сразу. Но можно, как считают психологи, подвести курильщика к мысли о необходимости и возможности расставания с губительным зельем и постепенно.
Лекарственное лечение курения, прежде всего, направлено на выработку отвращения к табачному дыму. С этой целью используются вяжущие средства, полоскание рта перед закуриванием сигареты. Кроме того, проводится заместительная терапия, которая позволяет снять никотиновую абстиненцию введением в организм веществ, сходных по своему действию с никотином, но не обладающих вредным его действием. Применяют и средства на основе никотина (без других вредных веществ, содержащихся в табачном дыму), жевательные резинки и пластыри.
«В вопросах контроля за потреблением табака главная роль принадлежит правительствам, - говорится в одном из обращений Всемирной организации здравоохранения. - Самые эффективные действия по обузданию табачной эпидемии предпринимаются не в больницах, а в правительственных залах заседаний».
Нарушения липидного обмена.
О том, что липидный обмен нарушен, можно судить по содержанию холестерина в крови. Нормальный общий уровень холестерина - 5,2 ммоль/л (200 мг/дл) и ниже; пограничные цифры - 5,2-6,4 ммоль/л (200-239 мг/дл); высокий уровень (гиперхолестеринемия) - 6,5 ммоль/л (240 мг/дл) и выше. Нормальный уровень липопротеидов низкой плотности в зависимости от возраста составляет от 2 до 4-5 ммоль/л, липопротеидов высокой плотности - 0,9-1,9 ммоль/л, триглицеридов - 0,5-2,1 ммоль/л.
Для нормализации липидного обмена рекомендуется диета, ограничивающая потребление жирного мяса, колбасных изделий, маргарина, белого хлеба, сдобы, сладостей (сахар, варенье, кондитерские изделия). Общая калорийность должна составлять до 2000-2500 ккал/сут для мужчин, 1500-2000 ккал/сут для женщин. В рационе нужны свежие овощи и фрукты и продукты с трудно усвояемыми углеводами (изделия из муки грубого помола, чёрный и отрубной хлеб), содержащие в большом количестве клетчатку, рыба, кисломолочные и морские продукты.
Особенно жёсткой должна быть диета при сочетании нарушений обмена липидов с ишемической болезнью сердца, атеросклеротическим сужением магистральных сосудов головы (сонных и позвоночных артерий) и ранними симптомами сосудистых заболеваний мозга. Их характеризуют головная боль, головокружение, шум в голове, снижение памяти, работоспособности и др.
Ожирение. Удобный показатель для определения степени ожирения - избыточного накопления жировой ткани в организме - индекс массы тела (ИМТ), или индекс Кетле. Этот показатель, предложенный бельгийским математиком Адольфом Кетле ещё в середине XIX века, до сих пор считается наиболее точной мерой соответствия массы тела росту.
В норме индекс не превышает 25 и вычисляется по формуле: вес в килограммах, делённый на рост в метрах в квадрате. Допустим, вес 80 кг, а рост 160 см. Произведя арифметический расчёт, получаем, что индекс Кетле равен 31,6, что указывает на ожирение.
Ожирение (индекс Кетле больше 30) выявляется у 20-25% населения большинства стран Западной Европы и США.
Другой показатель, позволяющий судить о наличии ожирения, - коэффициент, с помощью которого определяется характер распределения жировой ткани. Его рассчитывают по формуле: окружность талии/окружность бёдер (ОТ/ОБ). Показатель ОТ/ОБ у мужчин больше 1,0 и у женщин больше 0,85 говорит об абдоминальном типе ожирения.
Главные причины ожирения - переедание, чрезмерное употребление жирной пищи в сочетании с низкой физической активностью при наследственной предрасположенности. Ожирение возникает в результате длительного нарушения энергетического баланса, когда поступление энергии с пищей превышает энергетические траты организма. Наблюдение за некоторыми народами Южной Африки, питающимися в основном просом, рыбой, финиками и орехами, показало, что у них отсутствуют сосудистые заболевания мозга и сердца, определяются нормальное артериальное давление, низкое содержание холестерина в крови. Они остаются физически крепкими и активными до старости и умирают в основном от инфекционных болезней.
Недостаточная физическая активность. В экономически развитых странах осталось мало видов работ, требующих тяжёлого физического напряжения. Современные транспортные средства избавили человека от необходимости много ходить, эскалаторы и лифты - от подъёма по лестницам, телевидение «приковало» людей к мягким и удобным креслам. Малоподвижный образ жизни населения привёл к резкому уменьшению энергетических затрат. В результате ожирение и снижение физической активности стали массовым явлением. Ожирение в свою очередь играет большую роль в развитии артериальной гипертонии, сахарного диабета, повышения уровня холестерина в крови, которые увеличивают риск острых нарушений мозгового кровообращения.
Малоподвижный образ жизни изменяет реактивность центральной нервной системы, тонуса сосудов, создаёт предрасположенность к стрессам. У физически активных людей реже отмечаются сосудистые заболевания мозга. Известно также, что риск развития сердечного приступа у физически малоактивных людей возрастает в 1,5-2 раза по сравнению с физически активными.
Если здоровым людям физическая активность нужна для профилактики заболеваний, то тем, кто страдает сердечно-сосудистыми заболеваниями, требуется уже лечебная физкультура. Она способствует нормализации артериального давления, улучшает сердечную деятельность и мозговое кровообращение, уменьшает проявления заболевания, повышает работоспособность.
Благодаря систематическим тренировкам организм вырабатывает более спокойную реакцию сердечно-сосудистой системы на одну и ту же физическую нагрузку: уменьшается прирост частоты сердечных сокращений, артериального давления, снижается потребление кислорода сердцем.
Физическую нагрузку классифицируют по интенсивности и продолжительности в зависимости от того, насколько она повышает частоту сердечных сокращений. Для оздоровительных целей, как правило, рекомендуется физическая нагрузка с частотой сердечных сокращений не более 85% от максимального значения. Для сжигания жира и снижения избыточного веса тела наиболее эффективна нагрузка с интенсивностью 60-70% от максимальной частоты сердечных сокращений.
Для дозирования физической нагрузки чаще всего используют мониторы сердечного ритма, которые непрерывно регистрируют частоту сердечных сокращений. Они работают на том же принципе, что и регистраторы биопотенциалов сердца на поверхности грудной клетки при записи электрокардиограммы. Мониторы непрерывно отслеживают величину сердечного ритма и дают звуковую и зрительную сигнализацию при выходе частоты сердечных сокращений за границы предварительно заданной зоны.
Алкоголь. Пьянство и алкоголизм - одна из ведущих причин смертности населения в России. Причём в последние годы смертность от алкоголизма среди мужчин увеличилась в 2,5 раза, а среди женщин - даже в 3 раза.
Инсульты у людей молодого возраста нередко развиваются в состоянии опьянения. Систематическое употреб-ление алкоголя повышает риск как кровоизлияний в мозг, так и инфарктов мозга. Очень большую роль в развитии сердечно-сосудистых заболеваний играет индивидуальная чувствительность к алкоголю. Известно, что у одних людей даже длительное злоупотребление алкоголем может не вызвать серьёзных осложнений, тогда как у других тяжёлые поражения нервной и сосудистой систем, психики, внутренних органов проявляются довольно быстро и при употреблении алкоголя в сравнительно меньших количествах.
Алкоголь не непосредственно вызывает атеросклероз, а действует более сложным путём, способствует изменениям мелких сосудов, нарушает их проницаемость. Возникают проблемы с кровообращением во всех отделах мозга. В сосудах мозга и его оболочек застаивается кровь. Стенки сосудов пропитываются плазмой, вокруг них возникают кровоизлияния. Отмечается наклонность к тромбообразованию. Алкогольная и никотиновая интоксикация взаимно усиливают друг друга.
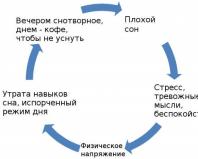
Эмоциональный стресс.
Сложное экономическое положение, неуверенность в завтрашнем дне, нарастание темпа жизни, высокий уровень амбиций, безуспешные поиски подходящей работы, чрезмерная рабочая нагрузка, недостаточность информации или же, наоборот, информационная перегрузка, ссоры и конфликты на работе и в быту плюс издержки урбанизации и плачевное состояние окружающей среды - всё это вызывает перенапряжение нервной системы.
Под действием эмоционального стресса изменяются биохимический состав крови, содержание электролитов, возникает кислородное голодание сосудистой стенки с последующими её изменениями.
Вклад эмоционального стресса в развитие сосудистых заболеваний мозга подтверждён широкомасштабными эпидемиологическими исследованиями, проводившимися в экономически развитых странах мира. В городах эмоциональный стресс встречается чаще, чем в сельской местности. Чаще, чем у населения в целом, он обнаруживается среди людей, работа которых связана с большим нервным напряжением: у работников связи, журналистов, рабочих шумных цехов, водителей и др. У них же значительно чаще, чем у населения в целом, выявляются артериальная гипертония и её осложнения. В два раза чаще, чем у рабочих, обнаруживают это заболевание у людей, занимающихся умственным трудом.
При выяснении роли эмоционального стресса как фактора риска развития сердечно-сосудистых заболеваний установлено, что определённое значение имеет тип личности. Психологи выделяют тип личности А с так называемым синдромом спешки, для которого характерны энергичный стиль поведения, включая неспособность расслабиться, нетерпеливость, торопливость. Эти люди чрезмерно контролируют себя и других. Они быстро двигаются и говорят, быстро едят. Одновременно могут заниматься разными делами.
Личности типа А предрасположены к созданию стрессовых ситуаций и попаданию в эти ситуации. Стенокардия, инфаркт миокарда, нарушения мозгового кровообращения возникают у них чаще, чем у людей противоположного психологического типа В. Возникновение артериальной гипертонии связывают с такими эмоциями, как подавленные гнев, раздражительность, агрессивность.
Полностью исключить эмоциональный стресс из жизни не представляется возможным. Снизить его воздействие можно благодаря укреплению приспособительных механизмов человека к стрессовым ситуациям: физическим и психическим тренировкам, позволяющим «разрядиться» от неотреагированных эмоций.
Стресс бывает общественным и индивидуальным и не только отрицательным, но и положительным. Он может помогать быстрее реагировать в различных ситуациях. В жизни часто возникают небольшие стрессы, которые не представляют серьёзной опасности. Если же стрессовая ситуация держится длительно, то это может привести к развитию новых болезней: вегетососудистой дистонии, артериальной гипертонии, неврозам и целому ряду других или же к обострению уже имеющихся. Разумеется, могут представлять опасность и кратковременные стрессы, и даже однократный, но сильный стресс, спровоцированный трагическими событиями.
Ещё античные философы считали необходимым для здоровья достижение психической гармонии и жизненной мудрости. Демокрит считал идеалом «эвтимию» - спокойную, уравновешенную жизнь. «Атараксию» - безмятежность и спокойствие духа проповедовал Эпикур, а выдающийся педагог и мыслитель Ян Амос Коменский (1592-1670) в «Правилах жизни» писал: «…чтобы быть более работоспособным, дай себе иногда отдых или измени вид работы. Там, где напряжение не чередуется с отдыхом, там нет выносливости. Натянутый лук лопнет». Однако задача состоит не в том, чтобы всеми способами стараться избежать трудностей, построив жизнь по праздно-ленивому, обломовскому образцу. Нужно научиться преодолевать препятствия на жизненном пути, создать к ним психический иммунитет.
Кровь и кровеносные сосуды. Серьёзный фактор риска инсульта - атеросклеротический стеноз (сужение) магистральных сосудов головы, который может значительно ухудшить кровоснабжение головного мозга. Первыми его признаками могут быть головные боли, головокружение, неустойчивость и пошатывание при ходьбе, шум в голове, снижение памяти. Если длительное консервативное лечение (лекарственное, физиотерапия) оказывается малоэффективным, то решается вопрос о хирургическом вмешательстве.
Сосудистые заболевания мозга, даже на ранних этапах, сопровождаются нарушением реологических свойств (текучести) крови. Образование агрегатов эритроцитов и тромбоцитов может ухудшить циркуляцию крови в сосудах головного мозга и способствовать образованию тромбов. В результате может произойти полная закупорка артерий.
Для улучшения реологических свойств крови широко применяют ацетилсалициловую кислоту (аспирин). Применяют малые её дозы - 1 мг на 1 кг веса тела (75-100 мг 1 раз в день), чтобы избежать осложнений (раздражение желудочно-кишечного тракта, кровотечения). На основе ацетилсалициловой кислоты есть препараты с более мягким действием на желудочно-кишечный тракт. Доказано, что их регулярный приём может предотвратить развитие ишемического инсульта. Следует помнить, что со временем резистентность (невосприимчивость) к аспирину возрастает. Поэтому желательно перед началом лечения аспирином и в его ходе (1 раз в полгода) проводить тестирование индивидуального антиагрегационного эффекта аспирина. Такая тест-система разработана в Научном центре неврологии РАМН.
Кроме аспирина в качестве антиагрегантов используют и другие препараты: клопидогрель (плавикс), дипиридамол, пентоксифиллин (трентал, агапурин).
Профилактические программы по борьбе с артериальной гипертонией, проводившиеся исследовательскими группами как в нашей стране, так и за рубежом, позволили в течение 5 лет снизить заболеваемость инсультом на 45-50%. Внедрение подобных программ в практическое здравоохранение позволит сохранить здоровье многих тысяч людей.
Непосредственной причиной инсульта становится разрыв или закупорка кровеносного сосуда. При разрыве сосуда происходит кровоизлияние в мозг (геморрагический инсульт) или под его оболочки (субарахноидальное кровоизлияние). Но наиболее распространённый вид инсульта - ишемический, связанный с закупоркой мозговых сосудов. Ишемические инсульты встречаются примерно в четыре раза чаще, чем геморрагические.
Если дома кому-то стало плохо, проведите несложный тест, который поможет определить, не случился ли у человека инсульт. Сначала попросите заболевшего назвать своё имя, затем попросите улыбнуться, потом - поднять руки. Если хотя бы одно задание не выполнено, то, возможно, это признак инсульта. Немедленно вызывайте «скорую».
При хронических сосудистых заболеваниях головного мозга изменена ауторегуляция мозгового кровотока в сторону более высоких значений артериального давления - сосуды лучше переносят его повышение, чем снижение. Это надо учитывать при выборе дозы препаратов, снижающих артериальное давление.
В России ежегодно возникает около 400 тысяч инсультов. Среди них чаще встречаются ишемические (инфаркт мозга) - около 80% всех случаев инсульта, реже возникают геморрагические инсульты (кровоизлияние в мозг) - около 15%, и субарахноидальное кровоизлияние (под паутинную оболочку мозга) - около 5%.
Профилактика инсульта представляет актуальную проблему не только для медицины, но и для общества в целом, потому что смертность при инсульте высокая (20-40% умирает в течение первого месяца заболевания), а среди оставшихся в живых более половины имеют стойкую инвалидность.
Что приближает инсульт и кому он грозит?
Главным фактором риска является возраст . Ежегодно в молодом возрасте инсульт развивается только у 1 из 90 тысяч населения, в то время как в старческом возрасте (75-84 года) он возникает у 1 из 45 человек. В 45 лет риск инсульта относительно низок в течение последующих 20 лет (возникает у одного из 30 человек), однако его вероятность к 80 годам существенно возрастает (он возникает у одного из четырёх мужчин и у одной из пяти женщин).
В целом риск развития инсульта у мужчин на 30% выше, чем у женщин. Однако это характерно только для возрастной группы населения от 45 до 64 лет. В возрасте старше 65 лет риск инсульта у мужчин и женщин практически не отличается.
К основным факторам риска инсульта также относят артериальную гипертонию , заболевания сердца , перенесённый ранее инсульт , курение , злоупотребление алкоголем , высокий уровень холестерина в крови, избыточное употребление соли . Между многими факторами существует взаимное влияние, поэтому их сочетание приводит к более значительному увеличению риска заболевания, чем простое арифметическое сложение их изолированного действия.
Как бороться с инсультом?
Традиционная медицина знает лишь два пути борьбы с инсультом: профилактика и симптоматическое лечение последствий болезни. "Легче предупредить, чем лечить" - это классическое высказывание в особенности относится к инсульту.
Предупреждение инсульта (и его повторения) заключается в правильном режиме труда и отдыха, рациональном питании и урегулировании сна, нормальном психологическом климате в семье и на работе, своевременном лечении сердечно-сосудистых заболеваний: ишемической болезни сердца, артериальной гипртензии, мерцательной аритмии и других.
Рекомендации Национальной Ассоциации Инсульта США для предотвращения инсульта
- Знайте свое артериальное давление .
Проверяйте его хотя бы раз в год. Высокое артериальное давление (гипертензия) является ведущей причиной инсульта. Если верхнее число (ваше систолическое артериальное давление) постоянно выше 140 или если нижнее число (ваше диастолическое артериальное давление) постоянно выше 90, проконсультируйтесь с врачом.
- Узнайте, нет ли у вас мерцания предсердий .
Мерцание предсердий - это нерегулярные сердечные сокращения, нарушающие сердечную функцию и позволяющие крови застаиваться в некоторых отделах сердца, а застоявшаяся кровь может образовать сгустки или тромбы. Сокращения сердца могут отделить часть тромба в общий кровоток, что может привести к нарушению мозгового кровообращения.
- Если вы курите, прекратите .
Курение удваивает риск инсульта. Как только вы прекратите курить, риск инсульта у вас начнет сразу же снижаться, через пять лет риск развития инсульта у вас будет таким же, как у некурящих.
- Если вы употребляете алкоголь, делайте это умеренно .
Стакан вина или кружка пива ежедневно может уменьшить риск развития у вас инсульта (если нет других причин избегать приема алкоголя). Прием алкоголя свыше этого количества повышает риск развития инсульта.
- Узнайте нет ли у вас повышенного уровня холестерина .
Увеличение содержания холестерина повышает риск развития инсульта, снижения содержания холестерина у некоторых людей удается добиться диетой и физическими упражнениями, другим требуется медикаментозная терапия.
- Если у вас диабет, строго следуйте рекомендациям вашего врача для контроля диабета .
Наличие диабета повышает риск развития инсульта, но контролируя состояние диабета, вы можете снизить риск развития инсульта.
- Используйте физические упражнения для повышения вашей активности в обычной жизни .
Ежедневно занимайтесь физическими упражнениями. Ежедневная прогулка в течение 30 минут может улучшить состояние вашего здоровья и снизить риск инсульта. Если вам не нравятся прогулки, выберите другие виды физической активности, подходящие стилю вашей жизни: велосипед, плавание, гольф, танцы, теннис и прочее.
- Рекомендуется диета с низким содержанием соли и жира .
Уменьшая количество соли и жира в питании, вы снизите ваше артериальное давление, и, что более важно, снизите риск развития инсульта. Стремитесь к сбалансированному питанию с преобладанием свежих фруктов, овощей, морепродуктов и умеренным количеством белка ежедневно.
Январь 30, 2018 Нет комментариев
Введение
Большинство людей стараются планировать свое будущее. При выполнении какой-либо задачи, вы планируете какую-выгоду вы сможете из нее извлечь. При покупке дома, вы учитываете его местоположение и прочие факторы, чтобы ваши инвестиции были в безопасности. Сегодня все больше людей стараются защитить свой самый важный актив – свой головной мозг.
Инсульт стоит на четвертом месте по частоте причин смертности в мире. Инсульт может приводить к летальному исходу или полной потере независимости человека. Это самая распространенная причина возникновения инвалидности у взрослых людей. Ежегодно примерно у 500 000 соотечественников случается инсульт, причем около 30% из них с летальным исходом.
Что такое инсульт?
Инсульт возникает, когда нарушается кровообращение в головном мозге. Клетки мозга могут умереть от снижения кровотока и, как следствие, недостатка кислорода. Есть две большие разновидности инсульта: тот, который вызван блокировкой кровотока и вызванный кровотечением в мозг. Закупорка кровеносного сосуда в головном мозге или шее, называемая ишемическим инсультом, является наиболее частой причиной инсульта и составляет около 80 процентов всех приступов.
Существует три причины закупорки сосудов: образование сгустка в кровеносном сосуде головного мозга или шеи (тромбоз); перемещение сгустка из другой части тела, например, из сердца в мозг (эмболия); или значительное сужение артерии в головном мозге (стеноз). Кровотечение в головном мозге или пространстве, окружающем мозг, приводит ко второму типу инсульта, называемому геморрагическим инсультом.
Два ключевых шага, которые вы можете предпринять, уменьшат риск наступления смерти или инвалидности в результате инсульта: контролирование факторов риска инсульта и знание предупреждающих признаков приступа инсульта.
Предупреждающие признаки инсульта
Предупреждающие признаки – это подсказки, которые посылает ваше тело о том, что ваш головной мозг не получает достаточного количества кислорода. Если вы замечаете один или несколько из этих признаков инсульта или, немедленно вызовите скорую помощь!
- Внезапное онемение или слабость в области лица, руки или ноги, особенно на одной стороне тела;
- Внезапные трудности при разговоре или понимании речи;
- Внезапные нарушения зрения в одном или обоих глазах
- Внезапные трудности при ходьбе, головокружение или потеря равновесия или координации
- Внезапная сильная головная боль без какой-либо известной причины.
Другие признаки опасности, которые могут возникнуть, включают в себя двоение в глазах, сонливость, тошноту или рвоту. Иногда предупреждающие признаки могут продолжаться всего несколько секунд, а после этого исчезают. Эти короткие эпизоды, называемые переходные ишемические атаки или ТИА, иногда называются «мини-инсультами». Несмотря на краткость, они обнаруживают основное тяжелое заболевание, которое не пропадает без медицинской помощи. К сожалению, многие люди игнорируют их. Обращая внимание на них, вы можете спасти свою жизнь.
Факторы риска инсульта
Фактор риска – это состояние или поведение, которое чаще встречается у тех людей, которые подвергается большему риску наступления инсульта, чем у тех, кто этого не делает. Наличие фактора риска для инсульта не означает, что у вас непременно случится инсульт. С другой стороны, отсутствие фактора риска не означает, что вы избегнете инсульта. Но риск развития инсульта возрастает по мере увеличения количества и тяжести факторов риска.
Некоторые факторы для инсульта не могут быть изменены путем лечения или изменения образа жизни.
Возраст. Инсульт может возникнуть в любом возрасте. Научные исследования показывают, что риск инсульта удваивается за каждое десятилетие в возрасте от 55 до 85 лет. Но удары могут случаться даже в детстве или подростковом возрасте. Хотя инсульт часто считается болезнью пожилых дюлей, риск развития инсульта в детском возрасте является самым высоким в течение перинатального периода, который охватывает последние несколько месяцев жизни плода и первые несколько недель после рождения.
Пол. У мужчин имеется более высокий риск наступления инсульта, но женщины чаще умирают от инсульта. Мужчины обычно не живут так долго, как женщины, поэтому у мужчины приступы случаются в более молодом возрасте, и поэтому они имеют более высокий уровень выживаемости после ударов.
Семейная история болезни. По-видимому, что в некоторых семьях инсульт случается чаще. Несколько факторов могут способствовать семейным случаям инсульта. Члены одной семьи могут иметь генетическую тенденцию к факторам риска инсульта, таким как наследственная предрасположенность к повышенному кровяному давлению (гипертония) или диабету. Влияние общего образа жизни среди членов семьи также может способствовать семейной истории болезни.
Приемлемые факторы риска
Некоторые из наиболее важных излечимых факторов риска развития инсульта:
Высокое кровяное давление, или .
Гипертония на сегодняшний день является самым мощным фактором риска развития инсульта. Гипертония вызывает двукратное увеличение риска инсульта до возраста 80 лет. Если ваше кровяное давление значительно, вам и вашему врачу необходимо разработать индивидуальную стратегию, чтобы довести давление до нормального диапазона.
Некоторые способы понизить давление:
- Поддерживайте нормальный вес.
- Избегайте лекарственных препаратов, которые повышают артериальное давление.
- Ешьте правильно: употребляйте умеренное количество соли, ешьте фрукты и овощи, чтобы обеспечить ваш организм калием.
- Увеличьте физическую активность, выполняйте легкие физические упражнения;
- Ваш врач может назначить лекарственные препараты, которые позволят снизить кровяное давление.
Контроль артериального давления также поможет вам избежать других сердечных заболеваний, развития диабета и почечной недостаточности.
Курение
Курение вызывает двукратное увеличение риска ишемического инсульта и до четырехкратного увеличения риска геморрагического инсульта. Он был связан с накоплением жирных веществ (атеросклероза) в сонной артерии, основной шейной артерии, снабжающей кровью головной мозг. Блокада этой артерии является основной причиной инсульта.
Кроме того, никотин повышает кровяное давление; окись углерода от курения снижает количество кислорода, которое ваша кровь может переносить в мозг; и сигаретный дым делает вашу кровь более густой. Курение также способствует образованию .
Лечащий врач может рекомендовать программы и лекарственные средства, которые могут помочь вам бросить курить. Бросая курить в любом возрасте, вы также уменьшаете риск развития заболеваний легких, сердечно-сосудистых заболеваний и нескольких видов рака, включая рак легких.
Болезни сердца
Общие сердечные заболевания, например, болезнь коронарных артерий, болезни клапана сердца, нерегулярный сердечный ритм (фибрилляция предсердий) и расширение одной из сердечных камер, могут привести к образованию тромбов, которые могут заблокировать кровеносные сосуды в головном мозге или попадать в мозг.
Фибрилляция предсердий, которая чаще наблюдается у пожилых людей, является причиной каждого четвертого приступа инсульта в возрасте после 80 лет и связана с более высокой смертностью и инвалидностью. Наиболее распространенным заболеванием кровеносных сосудов является атеросклероз. Гипертония способствует атеросклерозу и вызывает механическое повреждение стенок кровеносных сосудов.
Лечащим врачом должно проводиться лечение сердечно-сосудистых заболеваний и им могут назначаться такие лекарственные препараты, как аспирин, чтобы предотвратить образование сгустков. Лечащий врач может рекомендовать операцию по очистке закупоренной шейной артерии, если существует высокий риск наступления инсульта. Если вам больше 50, вы и ваш врач должны рассмотреть решение о приеме аспирина.
Транзиторная ишемическая атака
Если вы испытываете симптомы транзиторной ишемической атаки, немедленно вызовите скорую помощь. Если у вас ранее был приступ ТИА или инсульт, риск возникновения инсульта во много раз возрастает, чем у человека, у которого его никогда не было. При возникновении предупреждающие признаков инсульта, необходимо оказание скорой (неотложной) медицинской помощи. Если у вас был удар в прошлом, важно снизить риск наступления второго удара. Головной мозг помогает больному оправиться от инсульта, задействуя не затронутые области мозга вдвое больше. Это означает, что второй приступ может быть вдвое хуже.
Диабет
Что касается инсульта и сердечно-сосудистых заболеваний, диабет является эквивалентом старения на 15 лет. Возможно вы полагаете, что данная болезнь оказывает влияние только на способность организма использовать сахар или глюкозу. Но это также приводит к повреждениям в кровеносных сосудах по всему телу, включая головной мозг. Кроме того, если уровень глюкозы в крови высок во время инсульта, то повреждение головного мозга как правило более тяжелое и обширное, чем когда уровень глюкозы в крови контролируется. Гипертензия является распространенной среди диабетиков и объясняет большую часть имеющегося повышенного риска инсульта. Лечение диабета может приостановить начало осложнений, повышающих риск инсульта.
Повышенный холестерин
Липопротеиновый холестерин низкой плотности (ЛПНП) переносит холестерин (жирное вещество) через кровь и доставляет его клеткам. Избыточный холестерин может вызвать образование холестерина в кровеносных сосудах, что приводит к атеросклерозу. Атеросклероз является основной причиной сужения сосудов, что приводит к сердечному приступу и инсульту.
Физическая активность и ожирение
Ожирение и бездействие приводят к гипертонии, диабету и сердечным заболеваниям. Величина окружности талии до размера окружности тазобедренного сустава, равная или превышающая среднюю величину для населения, увеличивает риск ишемического инсульта в три раза.
Инсульт – пугающий диагноз, звучит, словно приговор. Каковы причины инсульта и как он возникает?
Каждый должен это знать, ведь болезнь серьезная, часто поражает даже молодых людей. А последствия ее тяжелые – потеря работоспособности, инвалидность, нередко, к сожалению, летальный исход.
Прежде, чем говорить о причинах возникновения, нужно четко представлять себе, что это за болезнь.

Факторы риска инсульта
Под инсультом понимают острое нарушение мозгового кровоснабжения. В результате происходит повреждение нервных клеток и быстрое их отмирание. Это ведет к утрате организмом функций, находившихся под контролем пораженного участка мозга.
Болезнь бывает двух типов:
- Более частый ишемический инсульт (называемый также инфарктом мозга) – это когда тромб или бляшка закупоривают кровеносные сосуды. Нервным клеткам без доступа кислорода и питательных веществ грозит гибель.
- Геморрагический инсульт (внутримозговая гематома) случается из-за разрыва мозгового кровеносного сосуда, ведущего к кровоизлиянию в головной мозг.
Приступ возникает, когда нарушается нормальное поступление крови в каком-то участке головного мозга.
Причинами ишемического и геморрагического вида служат разные факторы.
 Бывает, что — что с этим делать? На самом деле это одна из самых частых жалоб среди больных, которые перенесли тяжелейший приступ.
Бывает, что — что с этим делать? На самом деле это одна из самых частых жалоб среди больных, которые перенесли тяжелейший приступ.
При каком давлении может быть приступ инсульта? Смотрите информацию об этом .
О различных медикаментах для восстановления после приступа инсульта читайте .
Причины ишемического инсульта
 Этот тип возникает по причине:
Этот тип возникает по причине:
- атеросклероза сосудов;
- тромбоэмболии;
- спазмов сосудов головного мозга.
Атеросклероз опасен тем, что на стенках питающих головной мозг сосудов постепенно образуются холестериновые бляшки.
Сосуды сужаются, нарушая процесс питания мозга.
Разрастание атеросклеротических бляшек может привести к закупорке сосуда.
При тромбоэмболии сгусток крови в виде тромба образуется на одном из участков сонной артерии, блокируя ее.
Тромб (или эмбол) может сформироваться в другой части организма, оторваться и, двигаясь с кровотоком, закупорить сосуд.
Также питательные вещества перестают поступать в мозг по причине длительных спазмов сосудов. Они вызваны чаще всего гипертонией.
Причины геморрагического инсульта
 Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
Разрыв мозговой артерии и кровоизлияние в мозг происходят из-за:
- гипертонической болезни;
- аневризмы сосудов;
- тяжелых травм.
Порядка 85% случаев приступа этого типа происходят по причине повышенного давления у пациента, то есть, гипертонии.
Сама же гипертоническая болезнь бывает вызвана разными причинами: атеросклерозом, дисфункцией почек, ожирением, болезнями щитовидной железы и т.д.
При аневризме сосуды имеют слабые стенки, что может привести к их разрыву.
Чаще всего эта патология – врожденная.
Травмы тяжелого характера, особенно сильные повреждения головы, повышают риск разрыва сосудов с последующим кровоизлиянием в мозг.
Факторы риска, провоцирующие инсульт

Многолетнее нездоровое питание приводит к повышению уровня плохих жиров
Ответственно относиться к собственному здоровью нужно, если присутствуют такие факторы:
- плохая наследственность (у близких родственников случался приступ);
- заболевания сердца, в том числе аритмии, дефекты клапанов;
- повышен уровень холестерина;
- нарушена свертываемость крови, изменен ее состав, есть склонность к образованию тромбов;
- наличие сахарного диабета, вызывающего хрупкость стенок сосудов;
- неправильное питание, склонность к перееданию, переизбыток массы тела;
- регулярное использование гормональных контрацептивов;
- вредные привычки – курение, неумеренное употребление алкоголя, пристрастие к наркотикам;
- гиподинамия.
Симптомы возникновения
Случаются приступы чаще поздней ночью или ранним утром.

Иллюстрация симптомов приступа инсульта
Как организм сигнализирует о том, что нарушилось поступление крови в мозг:
- Больной вдруг ощущает, как у него слабеют, немеют мышцы на лице, руке или ноге. Обычно страдает одна сторона тела – противоположная возникшему очагу поражения головного мозга. Может наблюдаться перекос и опущение уголка рта, иногда – паралич мышц конечностей.
- У пострадавшего нарушается речь, он не в состоянии четко говорить и с трудом понимает смысл обращенных к нему слов.
- Больной жалуется на проблемы со зрением, бывает, что сразу оба глаза начинают хуже видеть, изображение двоится.
- У пострадавшего резко начинает болеть голова, возможно появление тошноты и рвоты.
- Нарушается координация движений, походка становится неуверенной и шаткой, человек может потерять равновесие.
- Еще один симптом – появление шума в ушах и головокружения.
- У больного высокие показатели артериального давления, нарушен сердечный ритм.
- Иногда дыхание у пострадавшего затрудненное и может случиться его остановка.
- В некоторых случаях пораженный инсультом человек впадает в бессознательное состояние.
Пострадавшему с подобными симптомами жизненно необходима неотложная медицинская помощь. 3 часа – оптимальное время, чтобы спасти больного (максимум – 6 часов). Следует вызывать специализированную бригаду медиков.
При вызове нужно четко и внятно описать признаки предполагаемого инсульта. Пострадавшему нужен покой и поступление свежего воздуха.
Как возникает инсульт?
Он развивается из-за закупоривания, сдавливания или разрыва сосудов, которые отвечают за питание головного мозга.Механизм развития ишемического инсульта схож с инфарктом миокарда, его еще называют инфарктом мозга. Если в мозговой артерии происходит разрушение атеросклеротической бляшки, то в поврежденной области образуется тромб. Этот кровяной сгусток перекрывает просвет артерии.
Кровоток замедляется, затем останавливается, клетки мозга испытывают кислородное голодание. Нейроны, не получающие кровоснабжение, гибнут за 2-4 минуты – процесс называют некрозом. В этой центральной зоне инсульта изменения носят необратимый характер.
Реже наблюдаются воздушная и жировая эмболии – когда просвет артерии могут закупоривать воздушные пузырьки, фрагменты жира (в виде капелек). Также иногда перекрывают кровоток тромбы, поступающие из левого желудочка сердца. Артерия может сдавливаться из-за опухоли или травмы.
Геморрагический инсульт случается реже, чем ишемический, но он считается более опасным. От кровоизлияния из-за разрыва артерии пациенты умирают чаще.
Имеющая дефект стенка артерии лопается, кровь поступает в мозговые ткани. Это приводит к быстрой гибели клеток. Размеры гематом зависят от напора поступающей из сосуда крови. Соседние ткани пропитываются и сдавливаются кровью, что затрудняет их функционирование.
Сегодня инсульт – один из лидеров печального списка болезней, ведущих к потере трудоспособности и смертельному исходу. Инсульт не возникает вдруг, о риске его развития организм сигнализирует заранее. Если исключить провоцирующие опасный недуг факторы и следить за своим здоровьем, в большинстве случаев инсульта вполне реально избежать.
Видео на тему
Как и в любой другой болезни, у инсульта существуют модифицируемые (на которые человек может влиять) и немодифицируемые (на которые человек не может влиять) факторы риска.
Немодифицируемые факторы риска инсульта
- Возраст . После 55 лет риск развития инсульта возрастает вдвое через каждые 10 лет.
- Пол . Мужчины чаще болеют инсультом - 80%.
- Наследственная склонность к инсультам чаще передается по материнской линии и его вероятность увеличивается вдвое.
Модифицируемые факторы риска развития ишемического инсульта
- Артериальная гипертензия . 5-7% гипертоников каждый год поражает инсульт. Статистика показывает, что повышение диастолического АД на 7,5 мм р.ст. в интервале от 70 до 110 мм рт.ст. увеличивает риск развития инсульта почти в 2 раза. Артериальная гипертензия - самый опасный фактор долгосрочного риска инсульта.
- Сахарный диабет . Это заболевания повышает в 3 раза риск развития инсульта.
- Ранее перенесенный инсульт . Транзиторная ишемическая атака или ранее перенесенный инсульт повышает риск развития следующего инсульта в 10 раз. Наибольшая вероятность возникновения повторного инсульта в течение первой недели. В последующие 3 месяца вероятность инсульта - 10,5%.
- Ожирение
. Индекс массы тела (ИМТ) по формуле Кетле рассчитывается, как деление массы тела (кг) на квадрат роста (м). Например, для человека с массой тела в 100 кг и ростом в 1,8 м ИМТ по Кеттле будет равен
100/(1,8) 2 = 100/3,24 = 30,8
Значение ИМТ по Кетле менее 19 говорит о дефиците веса; от 19 до 24 - нормальный вес; от 24 до 29 - избыток веса; свыше 29 - ожирение.
- Ишемическая болезнь сердца . К этой группе болезней относят стенокардию и инфаркт миокарда, развивающиеся в результате атеросклероза сосудов сердца. Перенесенный инфаркт повышает риска развития инсульта в 3 раза. При обширном переднем инфаркте - до 20%.
- Нарушение липидного обмена . Увеличение в крови "плохого" холестерина ведет к развитию атеросклероза кровеносных сосудов.
- Стеноз сонных артерий . Атеросклеротические поражения сонных артерий в виде стеноза сосудов - причина 5-7% нарушений мозгового кровообращения.
- Нарушение сердечного ритма . Мерцательная аритмия повышает риск возникновения инсульта в 3,6 раза. Приступы мерцательной аритмии чаще всего отмечаются ночью во время сна или рано утром, при резком повороте туловища в горизонтальном положении, после обильного приема пищи, при вздутии живота, запорах, диафрагмальной грыже, язвенной болезни желудка, физической и психоэмоциональной нагрузке, остром инфаркте миокарда, пролапсе митрального клапана.
- Сердечная недостаточность . Синдром, в основе которого лежит снижение нагнетающей способности сердца, что проявляется несоответствием между потребностью организма в определенном объеме циркулирующей крови в единицу времени и возможностью сердца обеспечить этот объем. Сердечная недостаточность повышает риск развития инсульта в 3 раза. Более подробно о сердечной недостаточности смотри раздел Инфаркт .
- Курение .
- Алкоголь .
- Употребление таблетированных противозачаточных средств и постменопаузальная гормональная терапия.
- Частые стрессы .
- Низкая физическая активность . Минимальной физической активностью можно считать 30 минут физической нагрузки 5 раз в неделю.
- Низкий уровень тестостерона (мужского полового гормона) у мужчин в крови.
Факторы риска геморрагического инсульта
- Артериальная гипертензия.
- Морфологические изменения сосудов, кровоснабжающих мозг.
- Изменение системы свертывания крови.
- Чрезмерный прием алкоголя.
- Прием психостимуляторов.
Ситуации, провоцирующие инсульт
- Быстрый переход из лежачего положения в стоячее.
- Обильная еда.
- Очень жаркая погода.
- Горячая ванна.
- Высокая физическая и психическая нагрузка.
- Нарушение сердечного ритма.
- Какое-либо нагревание головы.
- Подъем тяжестей.
- Резкое падение АД.
ВНИМАНИЕ! Информация, представленная сайте сайт носит справочный характер. Администрация сайта не несет ответственности за возможные негативные последствия в случае приема каких-либо лекарств или процедур без назначения врача!