Что делать, если вы стали жертвой врачебной ошибки? Инструкция. Может ли пациент отказаться от операции? Может ли пациент
Что Национальная медицинская палата (НМП), президентом которой он является, в скором времени займется расследованием врачебных ошибок.
Планируется, что в рамках НМП будет создана независимая экспертная комиссия, которая будет рассматривать соответствующие жалобы пациентов и выносить профессиональный вердикт. Это станет возможным в случае принятия закона «Об обязательном медицинском страховании при оказании медицинской помощи», который устанавливает основные принципы страхования россиян от врачебных ошибок.
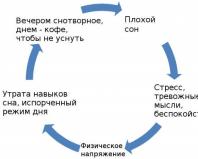
Что делать, если вы стали жертвой врачебной ошибки уже сейчас, читайте в нашей инфографике.
Нажмите, чтобы увеличить.
Что делать, если вы стали жертвой врачебной ошибки? | Источник: «Mail Здоровье»
Врачебная ошибка – взгляд профессионалов
Ян Власов, глава Общественного совета по защите прав пациентов Росздравнадзора: Понятия «врачебная ошибка» не имеет какой-то определенной оценки. За это не штрафуют и даже не требуют моральных издержек. Это некая ситуация, которая предполагает, что врач осознанно несет доброе и правильное, но вдруг случается нечто, что приводит к другой ситуации. Это скорее добросовестное заблуждение, оно не предполагает умысла. Что касается медкомиссии и ошибок врачей… Да, для врачебного сообщества характерна некая кастовость. Хорошо это или плохо - сложный вопрос. В любом случае это значит, что оно объединено некими тайными знаниями. Особенно хорошо это видно за рубежом. Там целая организация может скрывать какой-либо случай. Я не исключаю, что такие вещи имеют место быть и у нас. Опять же, я не сказал, что утверждаю, что они существуют, я именно не исключаю такой возможности.
- Жанна Олеговна, как доказать, что имела место врачебная ошибка?
Пациент, который считает, что при оказании медицинской помощи была допущена ошибка, в первую очередь должен запросить из медицинского учреждения свою первичную медицинскую документацию (медицинскую карту или историю болезни).
Именно в медицинских документах отражена информация о состоянии здоровья, обследовании, диагнозе и назначенном лечении.
Пациент имеет право ознакомиться с этими документами, но, так как карта или история болезни должна остаться в медучреждении, он имеет право на выдачу ее заверенной копии. Если у пациента имеются сомнения, например, в правильности установленного ему диагноза, необходимо получить консультацию хотя бы еще двух сторонних специалистов.
Право на информацию о состоянии своего здоровья регламентировано статьей 22 ФЗ-323 «Об основах охраны здоровья граждан в Российской Федерации».
В случае летального исхода болезни медкарта или история болезни может быть истребована из медицинского учреждения только по запросу следственных органов и суда.
Для того чтобы доказать, что имела место врачебная ошибка, необходимо обратиться либо в следственные органы или в суд с иском. При установлении причинно-следственной связи между действиями (бездействием) медицинских работников и наступлением неблагоприятного исхода лечения врачебная ошибка может считаться доказанной.
- Как Вы считаете, есть ли в России независимые медицинские комиссии?
Проблема независимости врачебных комиссий сегодня в России очень актуальна.
Чем в случае лечащего врача отличаются врачебная ошибка от халатности и злоупотребления служебным положением? Каковы последствия для врача, если вина доказана в суде?
Последствия для врача зависят от состава преступления, предусмотренного конкретной статьей УК РФ. Так как врач в большинстве случаев не является должностным лицом (не занимает административно-хозяйственную должность), к нему могут быть применены, к примеру, статьи 109 (причинение смерти по неосторожности), 124 (неоказание помощи больному), 125 УК РФ (заведомое оставление без помощи лица, находящегося в опасном для жизни или здоровья состоянии). Основные последствия – лишение свободы на срок от 4 месяцев, штраф, лишение права заниматься медицинской деятельностью.
Может ли пациент самостоятельно подать в суд на врача, совершившего врачебную ошибку (без обращения в прокуратуру)? Если да, что для этого нужно?
Павел Сергеевич, приверженность пациента лечению называют сейчас модным словом комплаенс. Почему сегодня между ним и всеми другими мерами, которые предпринимаются на уровне государства в лечении онкологических заболеваний, можно поставить знак равенства по значимости?
В терминологии ВОЗ комплаенс — это соблюдение рекомендаций врача пациентом. От него напрямую зависит успех в лечении: грамотно выстроенный курс многоэтапного дорогостоящего лечения может оказаться бесполезным, если пациент не слышит или не хочет слышать рекомендации своего врача.
На мой взгляд, понятие «комплаенс», то есть приверженность лечению - более широкое, чем просто соблюдение рекомендаций. Оно характеризует взаимоотношения между врачом и пациентом, которые зависят, прежде всего, от доверия, а точнее восприятия пациентом врача.
Пациент может принять решение не соблюдать рекомендации по разным причинам: из-за недооценки тяжести своего состояния, уверенности в бесперспективности лечения, опасения побочных эффектов терапии. Задача врача - убедить его в том, что он не прав, что он несет ответственность за выполнение рекомендаций, несообщение о негативных симптомах, побочных явлениях, потому что все это может негативно сказаться на течении заболевания и в итоге на результате. Врач выполняет огромную работу — помогает организму, но без участия владельца этого самого организма успех в лечении невозможен и его работа будет напрасной.
В онкологии лечение часто настолько травматичное, что мало кто из пациентов без сомнения соглашается на него.
Во всем мире, а в России особенно, проблема комплаенса онкологических пациентов преодолевается с большим трудом. Во-первых, из-за страха перед диагнозом, во-вторых, из-за того, что врач не может четко объяснить пациенту проблемы, связанные как с заболеванием, так и с планируемым лечением. Если ему удастся донести информацию о том, что может происходить в процессе и после хирургического, химиотерапевтического, радиологического лечения, пациент будет готов к его возможным побочным эффектам. А готовность к ним означает, что психологически ему будет легче их переносить, и можно в более ранние сроки назначать профилактические меры для снижения негативного эффекта от «побочек». А это приведет к уменьшению степени их выраженности.
Кроме того, пациенту необходимо объяснять, что выполнение рекомендаций должно быть абсолютно точным. Если нельзя делать необоснованные перерывы в лечении, значит нельзя. Потому что есть такие заболевания, что протекают молниеносно, например, лимфома или рак яичка. Если при раке яичка делать перерывы между циклами в химиотерапии больше, чем требуется, всего на один день, это ставит под вопрос выживаемость пациента. В то время как при соблюдении рекомендаций онколога излечение заболевания может достигать 100%.
Обучают ли врачей приемам, способным привести пациента к осознанию необходимости приверженности лечению - комплаенсу?
Онкология - одна из базовых медицинских наук, как терапия, например, или хирургия. Но в вузах ей уделяется очень мало времени в сравнении с другими дисциплинами. Отсюда и отношение к онкологии у врачей разных специализаций — не онкологов. В их представлении рак фатальное заболевание. Но это давно уже не так. Пациент с онкологическим заболеванием может жить десятилетиями.
Пациенты, в том числе врачи, бывает, отказываются от лечения при таком диагнозе, как рак. Говорят себе: начнут лечить — операция, химиотерапия… в течение года я буду не жить, а мучиться, и через полгода все равно умру. Лучше я эти полтора года просто проживу, дайте только действенное обезболивающее.
Когда речь идет об очень запущенном онкологическом процессе, вопрос «лечить или не лечить?» очень сложен, как для врача, так и для пациента. Есть ситуации, в которых приходится выбирать: проводить специфическое лечение, которое может сократить продолжительность жизни, либо назначить симптоматическое лечение, направленное на улучшение ее качества. То есть пациент проживет с лечением столько же, сколько и без лечения, но с хорошим качеством жизни, при своевременном и правильном подборе обезболивающих препаратов.
Но когда мы говорим о любых других формах и стадиях онкологической болезни, у нас есть утвержденные Минздравом рекомендации, созданные с учетом всероссийского и мирового опыта. Их использование статистически значимо увеличивает продолжительность жизни. Врач выбирает схему лечения из тех вариантов, что уже помогли пациентам с аналогичной патологией. Да, многие из них имеют побочные эффекты, но они не так тяжелы в сравнении с осложнениями, которыми чревато основное заболевание. И он должен донести эту информацию до пациента, который не готов бороться за свою жизнь или не верит в установленный диагноз. Человек боится лечиться, потому что не хочет ухудшения самочувствия, связанного с приемом токсических химиопрепаратов, но ухудшение наступит из-за того, что он этих препаратов не получил: например, начнется опухолевая интоксикация, когда, опухолевая масса достигла критических параметров и отравляет организм; или проявление органной недостаточности (печеночной, почечной), что тоже, естественно, сказывается на самочувствии пациента. Это болевой синдром, возникающий, когда опухоль поражает периферические нервы либо мешает пациенту передвигаться, вызывает различные костные изменения, в том числе переломы. Чтобы этого не происходило, требуется искусство врача, который может грамотно и доходчиво объяснить пациенту, что его ждет в одном и в другом случае, а пациент должен положить на весы осложнения от лечения и осложнения от болезни.
Впрочем, есть разные типы пациентов. Есть такие, которые сами хотят лечиться и готовы принимать все на свете. Наша задача вовремя их остановить, потому что гиперлечение еще хуже, чем его отсутствие. Есть пациенты, которым безразлично. Такому человеку нужно объяснять, что его жизнь и здоровье — это его ответственность перед всеми — перед собой, перед близкими людьми, которыми он дорожит и которые им дорожат, перед медицинскими работниками, которые приложили много сил, чтобы помочь ему справиться с серьезной болезнью.
Как человек может отличить побочный эффект лечения от проявления прогрессирования болезни? Любое недомогание, даже не связанное с побочным эффектом или сопутствующее заболевание, возникшее в процессе лечения злокачественной опухоли, он воспринимает, как прогрессирование рака.
Этот момент врач не должен пропустить — вовремя распознать возникновение фобии и не дать страху взять верх над пациентом. И пациенты очень благодарны доктору, когда тот понимает эти страхи и объясняет, почему человек их испытывает. Тогда и лечение, и эмоциональный настрой помогает ему справиться со сложной жизненной ситуацией, в которой он оказался, избавиться от фобий и оставаться приверженным процессу лечения.
Когда пациент находится на лечении в стационаре, ему не сложно оставаться приверженным лечению. Его выписывают под наблюдение районного онколога, а тому - не формирования комплаенса. Он не то чтобы вникнуть в проблемы конкретного человека не успевает, он с трудом успевает заполнить медкарту и выписать рецепт. А там уже следующий на очереди.
Не все так темно, как кажется. Все специфическое лечение назначается в специализированных онкологических клиниках. Это избавляет пациента от бремени получения рецепта и поиска лекарства в льготных аптеках. Каждые два месяца он приходит в стационар, где в амбулаторных условиях получает препараты для лечения на руки. Каждые 2-3 месяца проводится контроль терапии, иногда даже срок увеличивается, если организм хорошо отвечает на лечение. И это как раз одна из задач районного онколога — контроль лечения: своевременная диагностика при участии специалистов, которые занимаются лечением этого пациента в специализированной клинике. У нас одна цель — продлить жизнь человеку. При правильной расстановке приоритетов, как врачами, так и пациентами, это достижимая задача.
Хотя, очевидно, что времени, отведенного на прием онкологического пациента явно недостаточно. Например, по результатам обследования у человека с подозрением на онкологическое заболевание, мы выявляем рак. От момента, когда озвучивают диагноз, всю последующую информацию пациент уже не воспринимает. Но именно тогда врачи и пытаются объяснить, что это за заболевание, не осознавая часто, что человек в этот момент ничего не понимает. Оптимально - постараться донести до него, что варианты лечения есть, надежда есть, и назначить повторную явку через несколько дней. Объяснять, что и как делать, нужно на приеме длительностью, как у психолога, не менее 40-50 минут. Но такой роскоши, как повторный прием у нас нет вообще.
А пациенту очень нужна информация о мерах, которые он должен предпринять, о диете, о группах поддержки, которые ему могут помочь. О видах лечения, которые существуют, о специалистах, которые будут полезны, о дообследовании и о том, что все далеко не безнадежно.
Но перед нами поставлена задача - увеличение продолжительности жизни. Без формирования приверженности к лечению у пациента это невозможно . Что делать?
Активно привлекать средний медицинский персонал. Врач - та инстанция, без которой невозможно принятие правильных решений для лечения пациентов. А средний медицинский персонал - это очень важное звено в этом самом лечении, это руки, помогающие врачу и пациентам. Кроме того, во многих странах мира пациенту помогают и социальные работники - решают самые разные вопросы, не связанные с лечением.
Когда полный курс лечения пройден, пациенту требуется поддерживающая терапия. Кроме того, ВОЗ определяет комплаенс не только как выполнение рекомендаций врача по лечению, но и по соблюдению диеты, образу жизни. И это как раз уже компетенция районного онколога.
Не совсем. Фармакологическое лечение (любое) назначают химиотерапевты. Они же рекомендуют и нефармакологические методы восстановления — дыхательную гимнастику, диету, правильный двигательный режим. Например, доказано, что если при раке предстательной железы пациент получает химиотерапию или гормональную терапию при активном образе жизни, он живет дольше, чем тот, кто просто получает противоопухолевое лечение, но никак собой не занимается (прогулки, физические упражнения, умственные занятия). Чем больше мозг человека занят, тем больше у него шансов на выздоровление.
- Сейчас много приверженцев альтернативной медицины...
Альтернативные варианты лечения, возможно, и существуют, но в том потоке неэффективных, который, как лавина обрушивается на пользователей интернета, распознать их невозможно. Поэтому слишком высок риск, что их использование не только не приведет ни к чему хорошему, но и создаст условия при которых заболевание станет развиваться стремительно. Кроме того, развелось много мошенников, у которых нет ничего святого — они манипулируют людьми, страдающими онкологическими заболеваниями, по сути, играют их жизнями.
Официальная медицина вошла в ту фазу, когда лечение очень эффективно. То есть нельзя уже относиться к диагнозу «рак» как к приговору. Практически все ранние стадии заболевания излечимы, причем учитывая уровень современных хирургических и радиологических вмешательств, пациент может через несколько недель вернуться к обычной жизни.
Пациент узнает в интернете не только об альтернативных методах, но и возможностях современного лечения. Но часто, когда он делится полученной информацией с доктором, это вызывает негативную реакцию.
На самом деле я ничего плохого в этом не вижу. Обычно поисками информации о своем заболевании занимаются пациенты, которые хотят лечиться. Более того, они ищут в интернете и других специалистов, чтобы получить второе мнение. И правильно делают, это нормальная мировая практика. Но преимущество врача в сравнении с общими рекомендациями из интернета в том, что врач консультирует именно этого пациента со всеми его особенностями. Данные, которые публикуются в интернете, - о среднестатистическом человеке, которым большинство из нас не является, мы разные. Плюс врач на основе своего опыта может более точно прогнозировать, что поможет пациенту, как будет течь заболевания, каков его исход. Поэтому когда пациент, получивший информацию в интернете, начинает спорить с врачом по поводу тактики лечения, это становится опасным.
Связь между врачом и пациентом, даже телефонная, помогает формировать у пациента комплаенс и улучшает результаты лечения, это уже доказано. Но насколько реально для врача ее использова ние ?
Система сопровождения и патронажа, действительно, эффективна везде. За пациентом иногда надо наблюдать, потому что по своему незнанию он может что-то не так сделать. Но в организации сопровождения должны участвовать врач и медсестра. Во всем мире используются методики наблюдения за пациентами - разработаны опросники с соответствующими шкалами. Медсестры опрашивают пациентов о степени выраженности, например, побочных эффектов, улучшения/ухудшения состояния на фоне проведенного лечения. И когда они видят, что по балльной оценке уровень подошел к критическому, пациента приглашают на прием к доктору. Это важно, чтобы исключить прогрессирование заболевания, чтобы справиться с побочными эффектами.
Человек с диагнозом «рак» должен изменить образ жизни: соблюдать диету, двигательный режим, режим труда и отдыха. Врач физически не может за тот небольшой отрезок времени сформировать у пациента потребность в изменении образа жизни, правил поведения в разных ситуациях. Где у нас методические рекомендации, которые врач может выдать пациенту и сказать: «Вот так вы должны теперь жить, чтобы ваше заболевание не вернулось»?
По некоторым заболеваниям они существуют, но так, чтобы стопка таких брошюр лежала на столе у врача, и он мог выдать их пациенту, пока нет. Более того, в свободном доступе многих рекомендаций вообще нет, они опубликованы только в профессиональной литературе и не тиражированы. В этом смысле очень помогают различные пациентские организации, в Петербурге их много. «Вместе против рака», «Равное право на жизнь», «Онко-лига» - они как раз стараются в этом смысле просвещать пациентов.
Идеальный вариант - программы реабилитации. Они дали бы ответы на все вопросы. И появились бы рекомендации для пациентов, созданные про принципу «жизнь после рака», брошюры, которые можно было бы им вручать, переводя на амбулаторное наблюдение. Во многих странах мира к пациенту приходит реабилитолог до проведения операции - чтобы расписать все послеоперационные действия, потому что есть ранняя реабилитация, есть поздняя, есть реабилитация после химиотерапии. У нас этого вида медицинский помощи практически нет — наше отделение единственное в городе, которое оказывает эту помощь бесплатно при определенных патологиях. А ведь в реабилитации нуждается практически каждый пациент, который прошел какой-либо курс лечения — хирургический, химиотерапевтический, радиологический. Это важная часть формирования комплаенса.
Доктор Питер
Эти права мы рассмотрим более подробно. Права пациента универсальны, то есть они действуют в любой ситуации оказания медицинской помощи. Они следующие:Право на уважение со стороны врача:
1. На уважительное и гуманное отношение со стороны медицинского и обслуживающего персонала.Законом особо выделяется право пациента на уважительное и гуманное отношение со стороны медицинского персонала. Бестактное и пренебрежительное отношение к больному может послужить поводом к истребованию компенсации морального вреда. При грубом и нетактичном обращении к пациенту со стороны лечащих врачей и обслуживающего персонала любого лечебного учреждения, пациент имеет право на защиту чести и достоинства ссылаясь на 1-ую часть статьи 30 «Основ».
Пациент - не проситель и не иждивенец, а врач - не благодетель из милости. Уважительное отношение к пациенту - это не снисхождение, которое врач может проявлять или не проявлять. Уважительное отношение к пациенту - часть профессиональных обязанностей того человека, который выполняет служебные обязанности врача.
На выбор врача и поликлиники, больницы:
2.На выбор врача, в том числе семейного и лечащего врача, с учетом его согласия, а также выбор лечебно-профилактического учреждения в соответствии с договорами обязательного и добровольного медицинского страхования.
Это право закреплено также в законе «О медицинском страховании граждан в РФ». Данное право является одним из важнейших прав пациента и при его реализации пациент гарантированно может получить качественную медицинскую помощь. У пациента есть возможность выбрать квалифицированного специалиста, возможность выбора лечебного учреждения, оснащенного современной аппаратурой. Но, к сожалению, данное право реализуется не в полной мере и не везде. Возможности реализации данного права для сельского жителя и городского совершенно разные. Высокоспециализированную дорогостоящую медицинскую помощь осуществляют в лечебных учреждениях, расположенных в столичных городах, естественно у жителей этих городов есть больше возможностей для выбора.
Реализовать данное право трудно из-за отсутствия системы информирования пациентов относительно учреждений, в которых можно получить ту или иную медицинскую помощь, и квалификации специалистов ее оказывающих.
Ниже приведены некоторые рекомендации для решения этого вопроса.
При хроническом заболевании или неопасном для жизни остром заболевании госпитализация осуществляется в плановом порядке. Пациенты обращаются к своему участковому врачу в поликлинику, и он самостоятельно или после консультаций со своими коллегами дает направление в больницу. Надо стремиться лечиться в тех больницах, где ваше заболевание лечат систематически (например, в кардиологическом диспансере, где лечат заболевания сердечнососудистой системы, вам окажут более качественную помощь, чем в районной больнице, потому что они постоянно, систематически лечат именно этих больных и накопили большой опыт, и имеют более современное оборудование). При оперативных вмешательствах также лучше искать специалиста, который постоянно выполняет эту операцию. Ищите информацию среди медицинских работников, в специализированных газетах и журналах, в Интернете, через знакомых и родственников.
При необходимости срочной госпитализации, подобную информацию можно узнать у врача скорой медицинской помощи (СМП).
У врача можно узнать номера дежурящих в этот день стационаров и обсудить с ним, его коллегами, знакомыми, вопрос о том, какую больницу лучше выбрать. Надо настаивать на доставке больного в специализированное отделение, где ему при его заболевании будет оказана самая лучшая помощь. Обычно врачам скорой помощи известно, где располагаются такие отделения. СМП обязана ждать, пока пациент в письменной форме не отказался от госпитализации.
При отказе врача скорой помощи везти вас в желаемое вами лечебное учреждение, работающее в системе ОМС, вы можете ему напомнить, что ваше право на выбор стационара защищено ч. 2 ст. 30 закона «Основы законодательства РФ об охране здоровья граждан». Ссылки врача на различные обстоятельства, кроме невозможности оказания вам помощи в данном лечебном учреждении из-за отсутствия мест или отсутствия специалистов нужного профиля, будут необоснованными. Скорая помощь должна оказываться бесплатно за счет бюджета всем лицам, независимо от гражданства и наличия страховки.
Право на лечение в нормальных условиях:
3.На обследование, лечение и содержание в условиях, соответствующих санитарно-гигиеническим требованиям.
Федеральные законы «О санитарно-эпидемиологическом благополучии населения», «О радиационной безопасности населения» и иные санитарные нормы и правила регламентируют размещение в палатах, соответствующих к этим требованиям. Если вам в больнице предлагают палату не соответствующую санитарным нормам, вы имеете право отказаться от пребывания в ней, сославшись на этот закон и на «Основы законодательства РФ об охране здоровья граждан» ч. 3 ст. 3.
Пациент должен быть обезопасен от различного рода негативных последствий нарушений санитарно-гигиенических требований: таких, как внутрибольничные инфекции, послеоперационные осложнения, вызванные нарушениями гигиены со стороны медперсонала, осложнения после различного рода манипуляций, выполненных с нарушениями требований. Пациент должен знать, что подобного рода случаи являются правонарушениями и что в данном случае лица, нарушившие соответствующие требования, являются виновными. Пациентам необходимо знать, что существует достаточно строгий перечень требований к санитарно-гигиеническому состоянию клиники и контроль за выполнением этих требований. Этот контроль должен осуществляться санитарно-гигиенической службой.
Право на консилиум:
4. На проведение по его просьбе консилиума и консультаций других специалистов.Российские пациенты пользуются этим правом редко. В действительности, мало кто из пациентов знает, что не только врач, но и сам пациент может решать, что ему требуется консилиум или консультация специалиста. Но это право имеет и определенные ограничения. Например, если нет возможности созвать консилиум, то пациенту будет отказано в этом праве. Еще более вероятен отказ в консультации специалиста (наиболее вероятно в сельской местности из-за отсутствия специалистов).
Одним из вариантов реализации этого права является использование «второго мнения». В этом случае пациент (представитель) берет с собой соответствующие документы (или их копии) и получает консультацию и заключение от другого специалиста.
Право на обезболивающее:
5. На облегчение боли, связанной с заболеванием и(или) медицинским вмешательством, доступными способами и средствами.Медицина считает своими первичными целями лечение заболеваний, сохранение и продление жизни. Облегчение страданий остается лишь вторичной, то есть непринципиальной целью. Заболевания сопровождаются болезненными проявлениями, которые мешают человеку жить полноценной жизнью. Острые боли доставляют человеку массу неприятностей. Поэтому это право пациента предусматривает обязанность медицинского персонала доступными способами и средствами облегчать боль. Недопустимо применение методов лечения или диагностики без должного обезболивания.
Врачебная тайна:
6. На сохранение в тайне информации о факте обращения за медицинской помощью, о состоянии здоровья, диагнозе и иных сведений, полученных при его обследовании и лечении.С 1993 года в «Основах» появилась статья 61 «Врачебная тайна». На самом деле, речь здесь идет не о врачебной тайне, а о тайне личной жизни гражданина, которая стала известна другому человеку при исполнении им своих обязанностей.
Под врачебной тайной следует понимать все сведения, полученные от больного или выявленные при медицинском обследовании либо лечении, не подлежащие разглашению без согласия больного. Это сам факт обращения в медицинское учреждение, информация о функциональных и физических недостатках организма, наследственных болезнях, вредных привычках, диагнозе, осложнениях, прогнозе, семейной и интимной жизни. Факт усыновления и удочерения, состояния здоровья родственников. Сюда относятся также сведения и немедицинского характера, высказанные врачу или другому медработнику, юристу в присутствии врача, касающиеся его завещания, увлечений, личных взаимоотношений с близкими родственниками, о наличии коллекций или иных ценностей и др.
Передача сведений, составляющих врачебную тайну, допустима только при условии согласия больного либо его законного представителя (до 15 лет это родители, или опекуны). Если больной не назначил доверенное лицо для передачи сведений, составляющих врачебную тайну, то следует узнать у него кому из близких он разрешает ее передать.
В соответствии со ст. 61 «Основ» предоставление сведений, составляющих врачебную тайну, без согласия больного или его законного представителя разглашаются в следующих случаях:
1) В целях обследования и лечения гражданина, неспособного из-за своего состояния выразить свою волю.
2) При угрозе распространения инфекционных заболеваний, массовых отравлений и поражений.
3) По запросу органов дознания и следствия, прокурора, суда в связи проведением расследования или судебного разбирательства.
4) В случае оказания помощи несовершеннолетнему в возрасте до 15 лет для информирования его родителей или законных представителей.
5) При наличии оснований, позволяющих полагать, что вред здоровью гражданина причинен в результате противоправных действий.
Сведения, составляющие врачебную тайну, могут разглашаться по разным каналам, которые надо стараться перекрыть. Прежде всего, это устная передача сведений, составляющих врачебную тайну, чему нередко врач не придает значения и удивляется при возникновении конфликтной ситуации и предъявлении ему претензии. Это может быть необдуманно или неосторожно выданная информация знакомым или родственникам больного или доверительная беседа с навестившими больного посетителями. Особенно легко распространяется информация в небольших населенных пунктах. Следует опасаться передавать информацию по телефону, когда вообще неизвестно, соответствует ли абонент названному им лицу.
Разглашение сведений, составляющих врачебную тайну, может произойти при анализе состояния больного при обходах врачами, интернами, студентами, при обсуждении болезни пациента и т.д.
Еще один источник информации - это научные сообщения, особенно в больших аудиториях. Все сказанное должно быть тщательно продумано с этой точки зрения и обязательно согласовано с больным. Фотографии, слайды, видеосъемка - все может быть представлено только так, чтобы больной был неузнаваемым.
Следующий источник информации - это медицинская документация - история болезни, амбулаторная карта, листок нетрудоспособности. В «Основах» ст. 49 есть указание о заполнении листка нетрудоспособности. В статье указано, что при его оформлении следует учитывать сведения о диагнозе заболевания и этот диагноз указывается с согласия больного. При несогласии указывается только причина нетрудоспособности. Иногда целесообразно не указывать название лечебно-профилактического учреждения (туберкулезное, психиатрическое), а только его номер.
Законодательством предусмотрена ответственность за неправомерное разглашение врачебной тайны. Прежде всего, сохранение врачебной тайны является моральной обязанностью врача. Ее незаконное разглашение - признак профессиональной непригодности или неопытности врача. Поэтому при отсутствии последствий, наносящих моральный или материальный вред больному, за такое нарушение предусмотрена дисциплинарная ответственность. Однако, в случае возникновения последствий, связанных с причинением вреда здоровью или жизни больного, а также морального вреда, нанесением нравственных или физических страданий, разглашение врачебной тайны влечет за собой уголовную и гражданскую ответственность.
Лечение только после получения согласия от пациента:
7. На информированное добровольное согласие на медицинское вмешательство.В соответствии с действующим законодательством, лечащий врач при оказании медицинской помощи обязан получить от пациента информированное добровольное согласие (ИДС) на медицинское вмешательство. Добровольное информированное согласие - это осознанное личное согласие пациента или его представителя на медицинское вмешательство, данное им на основе полученной от лечащего врача полной и всесторонней информации. Требует уточнения объем информации, предоставление которой пациенту предполагает осознанность его решения. В соответствии со статьей 31 «Основ», пациенту должны быть предоставлены сведения: о результатах обследования, наличии заболевания, его диагнозе и прогнозе, методах лечения, связанном с ними риске, возможных вариантах медицинского вмешательства, их последствиях и результатах проведенного лечения.
Таким образом, предоставляемая врачом информация должна содержать сведения о:
состоянии здоровья пациента;
результатах проведенного обследования;
диагнозе заболевания;
цели медицинского вмешательства;
продолжительности медицинского вмешательства;
прогнозе заболевания с лечением и без него;
последствиях медицинского вмешательства;
существующих методах лечения данного заболевания;
риске предстоящего медицинского вмешательства;
правах пациента и основных способах их защиты.
Процесс информирования пациента, благодаря которому больной приобретает знания, должен производиться таким образом, чтобы у несведущего изначально человека появилась определенная компетентность относительно состояния своего здоровья, и тех манипуляций, которые по отношении к нему планируют осуществить медики.
Это особенно важно, если вам предстоит оперативное вмешательство. Обязательно нужно выяснить: так ли нужна вам эта операция? Можно ли обойтись без нее? Какие будут последствия, если вы от нее откажетесь? Подвергаетесь ли вы опасному риску? Где еще проводят такие операции? Имеет ли хирург, оперирующий вас, достаточного опыта?
В Декларации о политике в области обеспечения прав пациента в Европе (1994 г.) сказано: «Информированное осознанное согласие пациента является предварительным условием любого медицинского вмешательства».
Данное право, при использовании всех заложенных в нем возможностей, является очень эффективным средством, с помощью которого сам пациент способен реально управлять качеством оказываемой ему медицинской помощи. Однако, не воспользовавшись своим правом и отдав возможность принятия решения другим людям, бремя последствий все равно несет сам пациент. Врач, в рамках получения у пациента ИДС, обязан подробно его проинформировать по сути проблемы и предложить несколько конкретных вариантов действий.
В рамках получения ИДС, врач обязан изложить весь объем обследований и план лечения предусмотренного стандартом (протоколом ведения) вашего заболевания. В рамках получения ИДС, врач обязан рассказать и о других методах лечения вашего заболевания. К сожалению, из-за мизерного финансирования здравоохранения (3% ВВП), надеяться на то, что в протоколе ведения больных предусмотрены самые лучшие (лучшее - это в"основном дорогое) лекарственные средства нет оснований. И поэтому спросите у врача о других методах лечения и, если необходимо, оплатите необходимое вам лечение или настаивайте в направлении в другое медицинское учреждение.
Получение пациентом согласия на медицинское вмешательство оформляется в медицинской документации и подписывается пациентом либо его законным представителем и лечащим врачом.
Отказ от медицинского вмешательства:
8. Право на отказ от медицинского вмешательства (ч. 8 cm, 30 «Основ»)Можно различить два вида отказа пациента от лечения:
полный отказ;
частичный отказ.
Полный отказ означает то, что пациент отказывается госпитализироваться или разрывает отношения с медучреждением (требует выписки). Частичный отказ от лечения является следствием права на ИДС. При частичном отказе пациент не соглашается с каким-то конкретным предложением врача, но продолжает у него лечиться.
При отказе родителей или иных законных представителей лица, не достигшего возраста 15 лет, либо законных представителей лица, признанного в установленном законом порядке недееспособным, от медицинской помощи, необходимой для спасения жизни указанных лиц, больничное учреждение имеет право обратиться в суд для защиты интересов этих лиц.
«Основы» установили право пациента на отказ от медицинского вмешательства, детализировав условия этой процедуры в статье 33, которая гласит: «Гражданин или его законный представитель имеет право отказаться от медицинского вмешательства или потребовать его прекращения, за исключением случаев, предусмотренных статьей 34 настоящих Основ».
Статья 34. Оказание медицинской помощи без согласия граждан:
1) страдающим заболеваниями, представляющими опасность для окружающих,
2) страдающим тяжелыми психическими расстройствами,
3) совершившим общественно опасные деяния.
При отказе от медицинского вмешательства гражданину или его законному представителю в доступной для него форме должны быть разъяснены возможные последствия. Отказ от медицинского вмешательства с указанием возможных последствий оформляется записью в медицинской документации и подписывается гражданином либо его законным представителем, а также медицинским работником
Право на информировании о своих правах:
9. На получение информации о своих правах и обязанностях.Как правило, врачи и лечебное учреждение в целом, предоставляют пациенту только информацию о его обязанностях: при поступлении в стационар об этом пациенту рассказывают врачи и медперсонал, кроме того, в каждом отделении для всеобщего обозрения вывешен список обязанностей пациента под названием «Правила внутреннего распорядка». Что касается списка прав пациента, то информация чаще отсутствует.
Список прав пациента должен быть доступен для обозрения, а утаивание информации о правах пациента фактически является правонарушением, противоречит духу и букве современного гражданского законодательства. Список прав может быть распечатан, вывешен в коридоре отделения, находиться под стеклом на столе в ординаторской и т.д.
Доступность списка прав пациента означает, кроме того, что для практического использования эти права должны быть соответствующим образом переформулированы и упрощены.
В силу своих профессиональных обязанностей со своей стороны врач должен быть готов неустанно разъяснять пациенту многие вещи, в том числе и вопросы, касающиеся прав пациента. Это означает, что врачам, точно так же как и пациентам, требуется четко представлять, какие права должны быть обеспечены лицу, получающему медицинскую помощь.
Право на информировании о своем здоровье:
10. На получение информации о своем состоянии здоровья, и выбор лиц, которым эта информация может быть передана в интересах пациента.Сведения о состоянии здоровья человека представляют, в первую очередь, интерес для него самого. «Основы» установили право беспрепятственного и непосредственного знакомства пациента (представителя) с медицинской документацией, а также право на получение в доступной форме полноценной и подробной информации от врача. Определено лицо, которое обязано предоставить всю эту информацию - это лечащий врач, либо заведующий отделением. Однако предусмотрено, что ее могут предоставлять и другие специалисты, принимающие непосредственное участие в обследовании и лечении пациента.
Указаны лица, которым предоставляются сведения - это сам пациент (если он специально не распорядился не информировать его по этим вопросам), лицо, назначенное пациентом в качестве своего представителя, а в отношении лиц, не достигших 15 лет, и граждан, признанных в установленном законом порядке недееспособными, информация предоставляется их законным представителям (родителям, опекунам).
Информация о состоянии здоровья не может быть предоставлена гражданину против его воли. Информирование пациентов и их родственников является частью ежедневных профессиональных обязанностей врача. Согласно должностной инструкции лечащего врача отделения, врач обязан в определенные часы принимать посетителей, сообщать им о состоянии больных и получать от них необходимые сведения.
Чтобы дать пациенту возможность владеть всей необходимой информацией об осуществляемых (и осуществлявшихся ранее) медицинских вмешательствах, пациент имеет установленные законом «Основы законодательства РФ об охране здоровья граждан» право непосредственного знакомства с медицинской документацией, отражающей состояние его здоровья и получения консультации по ней у других специалистов (ч. 4 ст. 31) и право получать копии медицин-ских документов, отражающих состояние его здоровья (ч. 4 ст. 31). Это означает, что если пациент (представитель) обратится к лечащему врачу, постовой медицинской сестре в период нахождения в стационаре, либо к медрегистратору поликлиники или лечащему врачу, ему обязаны дать для ознакомления медкарту, а администрация любой медицинской организации, где человек получал услуги, обязана по письменному его требованию предоставить ее копию.
Для пациента жизненно необходимо, чтобы он имел на руках максимальное количество информации о состоянии своего здоровья и о проведенных ранее вмешательствах. Это существенно влияет на качество обследования и лечения, поскольку позволяет избегать необоснованного порой дублирования исследований, позволяет избегать опасных ситуаций, например, аллергических или иных неблагоприятных реакций на вводимые препараты.
В интересах человека, особенно страдающего хроническим заболеванием, не подвергаться повторно аналогичным исследованиям только из-за того, что предшествующие результаты в выписных справках не представлены или их полнота неудовлетворительна. Наилучший вариант решения этой проблемы - на момент завершения обследования и лечения получить полную копию всей истории болезни. В дальнейшем это сэкономит время, средства и усилия многих людей, в первую очередь, самого правообладателя.
Право на мед услуги в рамках ОМС:
11. На получение медицинских и иных услуг в рамках программ добровольного медицинского страхования.Это право пациента может быть реализовано только при условии, что им заключен договор добровольного медицинского страхования. В договоре этого типа предусматривается возможность оказания пациенту дополнительного (к гарантированному в качестве бесплатной помощи) объема медицинских услуг, а также и сервисных услуг, касающихся улучшенных условий немедицинского обслуживания пациента. Все необходимые детали получения медицинских и сервисных услуг должны быть детально оговорены в тексте договора.
При планировании качественной медицинской помощи, как наиболее существенные условия договора могут выступать: порядок госпитализации, сроки оказания медицинской помощи, конкретные учреждения и отделения, где эта помощь будет оказываться, квалификационный уровень работающих там специалистов. Целесообразно уточнение факта оснащенности медицинских учреждений современным оборудованием или получение гарантий того, что, при необходимости, высокотехнологичные методы диагностики и лечения будут осуществлены на базе других (специализированных) медицинских организаций.
Для полноценной реализации обсуждаемого права целесообразно соблюсти одно условие, а именно, в случае если планируется заключение договора добровольного медицинского страхования, этот документ не должен подписываться пациентом до тех пор, пока его содержание не будет им в деталях обсуждено с независимым от страховой медицинской организации (и от учреждений, где планируется оказывать по данному договору помощь) квалифицированным врачом и юристом. В противном случае, может оказаться, что пациент, платящий немалые взносы, при наступлении страхового случая может получить помощь по уровню не превышающую обычную бесплатную, а отличаться будут лишь бытовые условия. В связи с этим необходимо ставить, как минимум, один ключевой вопрос, ответ на который должен быть четко понятен из текста договора страхования - «чем качество медицинской помощи, оказываемой по данному договору, в конкретном медучреждении будет отличаться от такового, если бы пациент получал там помощь в обычном порядке?».
Право на возмещение ущерба:
12. Право на возмещение ущерба в случае причинения вреда здоровью пациента при оказании ему медицинской помощи (ч. 11 ст. 30 «Основ»)Ежегодное количество пациентов, получающих вред здоровью или жизни в результате некачественной медицинской помощи, измеряется сотнями тысяч. «Основы» предусмотрели право пациента на возмещение вреда, а Гражданский кодекс детально установил основания, правила и порядок возмещения. Право на возмещение вреда здоровью, причиненного при оказании медицинской помощи, является универсальным правом человека. Его реализация обеспечивает гарантии социально-экономической защиты от последствий некачественных услуг.
Право на адвоката:
13. Право на допуск к пациенту адвоката или иного законного представителя для защиты его прав (ч. 12 ст. 30 «Основ»).Пациент, по определению ослабленный и зависимый человек в тяжелой жизненной ситуации, должен иметь дополнительные гарантии того, что все его законные интересы и права будут защищены. Законодатель определил круг тех помощников и защитников, благодаря которым пациент может не в одиночку защищать свои права. Родители - законные представители ребенка. Им не требуется никакая доверенность, никакое особое разрешение, чтобы представлять интересы своего ребенка. Может ли находиться родитель при ребенке? Безусловно. Он может находиться с ним все время пребывания ребенка в стационаре. Поскольку совершеннолетие наступает с 18 летнего возраста, то это право соответственно действует до 18 лет. Это право специально подтверждено ст. 22 «Основ».
Право на гуманное и уважительное отношение к пациенту предполагает уважение к его родственным чувствам и чувствам его близких, а также понимание его потребности быть поддержанным в тяжелой жизненной ситуации. Но у нас запросто могут не пустить сына к отцу, жену к мужу. Тогда нужно оформить представительство т.е. стать официальными представителями пациента. Законный представитель пациента имеет законное право свободного пропуска к пациенту. Здесь не требуется нотариального заверения, никаких печатей или особых разрешений. Достаточно подписи пациента для того, чтобы доверенность получила юридическую силу (приложение N 1). При этом сам пациент не теряет собственных прав. Наоборот, он приобретает помощников для защиты своего правового статуса.
Беспрепятственный доступ к пациенту иных лиц может быть легко ограничен как отдельными медработниками, так и должностными лицами - это, например, условия карантина по гриппу или случай, когда пациент находится в отделении реанимации, или просто время суток, в которое не осуществляется впуск посетителей в медицинское учреждение. Право на допуск к пациенту представителя снимает для последнего все варианты ограничений, которые действуют в отношении не имеющих доверенности обычных посетителей. Опыт свидетельствует о том, что возможность своими глазами увидеть реальную медицинскую обстановку и получить информацию «из первых рук» бывает чрезвычайно важна, поскольку от этого может зависеть жизнь и здоровье человека.
Если вы, имея доверенность от пациента и, находясь в медицинском учреждении, сталкиваетесь с необоснованным противодействием какого-либо медработника, обращайтесь сразу к лечащему врачу, либо к главному врачу или его заместителю. Ваши действия в интересах пациента при наличии оснований и его доверенности абсолютно правомерны, а все перечисленные выше должностные лица в соответствии с законом «Основы законодательства РФ об охране здоровья граждан» обязаны отреагировать на ваши обращения и принять конкретные меры по защите прав и интересов представляемого вами пациента.
14. Право на допуск к пациенту священнослужителя, а в больничном учреждении на предоставление условий для отправления религиозных обрядов, в том числе на предоставление отдельного помещения, если это не нарушает внутренний распорядок больничного учреждения (ч. 13 ст. 30 «Основ»).
«Основы» создали механизм реализации пациентом его конституционного права на свободу вероисповедания. «Право на допуск» означает возможность пациента иметь беспрепятственную встречу со священнослужителем в любое время суток. Законодательство руководителям медицинских учреждений рекомендует всячески способствовать реализации пациентами свободы вероисповедания Действующая формулировка обсуждаемого права подразумевает защищаемую законом возможность иметь в медицинских учреждениях отдельные помещения для отправления религиозных культов. Указана единственная причина, по которой выделению подобного помещения может воспрепятствовать больничная администрация - это случай, когда такие действия могут привести к нарушению нормального функционирования учреждения.
Появление в отечественном законодательстве подобного права пациентов отражает движение российской правовой культуры в направлении европейских стандартов. Основным документом, регулирующим политику в области прав пациентов в Европе, является «Декларация о политике в области обеспечения прав пациента в Европе» (1994 г.). В ней, в частности, определено, что «...каждый человек имеет право иметь собственные моральные и культурные ценности, религиозные и философские убеждения. В процессе лечения и ухода пациент имеет право на поддержку семьи, родственников и друзей, а также на духовную и пастырскую помощь».
Право написать жалобу на врача:
15. Право на обращение с жалобой непосредственно к руководителю или иному должностному лицу лечебно-профилактического учреждения, в котором ему оказывается медицинская помощь, соответствующие профессиональные медицинские ассоциации и лицензионные комиссии либо в суд в случаях нарушения его прав (ч. 14 ст. 30 «Основ»).Письменная жалоба является официальным обращением гражданина к конкретному должностному лицу. Это лицо обязано, в соответствии с законодательством, не только отреагировать на это своими действиями, но и еще и ответить гражданину о том, что сделано по сути обращения, причем ответить в письменном виде и в конкретный срок - месяц.
Претензия - это реальный и достаточно эффективный инструмент решения проблем гражданина. Ведь, на самом деле, в случае нарушения или ущемления его права, у человека есть только два пути, имеющих законодательно определенные механизмы. Это вне судебное и судебное обжалование. В здравоохранении, как преимущественно государственной системе, особый интерес представляет внесудебный механизм, поскольку он существенно более оперативен.
Если жалоба приносится на действия работника медицинского учреждения, то обычно «первая инстанция», которая обязана наиболее оперативно отреагировать - это главный врач. Одна жалоба одномоментно может быть подана в одну, несколько или во все инстанции, обладающие компетенцией защиты прав пациентов. Исключением является подача жалобы Уполномоченному по правам человека. Он принимает жалобы только при условии, если этот вопрос уже рассматривался в судебном или административном порядке, но гражданин не согласен с принятым решением.
Чтобы реакция на жалобу была своевременной и результативной, необходимо соблюдение нескольких условий:
жалоба должна быть фактически и юридически обоснована. Юридическая обоснованность означает наличие в жалобе указаний на то, какие конкретные законные права и интересы пациента нарушены или ущемлены. Фактическая обоснованность жалобы обязательна-в жалобе должны быть указаны конкретные факты, свидетельствующие о предполагаемом правонарушении. Необходимо очень кратко указать кто, где, когда, каким образом совершил действия, которые расцениваются заявителем как правонарушение;
жалоба должна быть подана своевременно;
обращаться с любой жалобой лучше в письменной форме. Это обязывает должностное лицо ответить так же в письменной форме и в месячный срок. Жалоба должна быть подписана, иметь адрес заявителя, дату подачи. Для гарантии того, чтобы жалоба «не затерялась», ее готовят в двух экземплярах. Первый необходимо отдать секретарю главного врача, а на втором в любом случае следует получить либо подпись секретаря с указанием входящего номера, либо подпись главного врача с указанием «получил» и даты.
Закон РТ «Об охране здоровья граждан» от 18.06.98 года N1659, статья 29 - права пациента.
«Пациент - лицо, пользующееся медицинской и лекарственной помощью или нуждающееся в любом медицинском вмешательстве.
При обращении за медицинской помощью и ее получении пациент имеет право на:
1) уважительное и гуманное отношение со стороны медицинского и обслуживающего персонала;
2) выбор врача, в том числе семейного и лечащего врача, с учетом его согласия, а также выбор медицинской организации в соответствии с договорами обязательного и добровольного медицинского страхования;
3) обследование, лечение и содержание в условиях, соответствующих санитарно-гигиеническим требованиям;
4) индивидуальный подход в процессе оказания медицинской помощи;
5) гарантированный государством объем, качество и своевременность медицинской помощи;
6) проведение по его просьбе консилиума и консультаций других специалистов;
7) облегчение боли, связанной с заболеванием и(или) медицинским вмешательством, доступными способами и средствами;
8) сохранение в тайне информации о факте обращения за медицинской помощью, о состоянии здоровья, диагнозе и иных сведений, полученных при его обследовании и лечении;
9) информированное добровольное согласие и отказ от медицинского вмешательства;
10) получение полной и достоверной информации о своих правах и обязанностях, о состоянии своего здоровья;
11) получение медицинских и иных услуг в рамках программ обязательного и добровольного медицинского страхования;
12) возмещение вреда, причиненного его жизни или здоровью при оказании медицинской помощи;
13) экспертизу качества медицинской и лекарственной помощи;
14) допуск к нему адвоката или иного законного представителя для защиты его прав;
15) духовную и моральную поддержку со стороны родственников, медицинских работников, священнослужителей различных конфессий и иных лиц по желанию пациента, в том числе на предоставление отдельного помещения, если это не нарушает внутренний распорядок медицинской организации;
16) медико-социальную реабилитацию.
В случае нарушения этих прав пациента он может обращаться с жалобой непосредственно к руководителю или иному должностному лицу медицинского учреждения, в котором ему оказывается медицинская помощь, в соответствующие медицинские общественные объединения либо в суд. Обеспечение прав пациента должно происходить не во вред здоровью, правам и свободам других граждан».
Одним из основных прав лица при оказании ему медицинской помощи является его право на выбор врача и медицинской организации. Указанному праву и порядку воплощения его в жизнь посвящена статья 21 Федерального закона от 21 ноября 2011 г. № 323-ФЗ “Об основах охраны здоровья граждан в Российской Федерации” (далее — № 323-ФЗ).
Оговоримся сразу, что статья 21 указанного Закона регламентирует порядок выбора врача и медицинской организации только при оказании гражданину медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи. Здесь необходимо пояснение к получению “платной” медицинской помощи, оказываемой пациентам в рамках гражданско-правовых договоров оказания платных медицинских услуг: когда мы идем в коммерческие клиники и платим за оказываемую нам медицинскую помощь, врача мы выбираем в силу самого гражданско-правового принципа свободы договора и добровольности его заключения. Таким образом, получается, что право на выбор врача и медицинской организации у пациента есть в любом случае, однако при получении бесплатной медицинской помощи такое его право ограничивается соответствующими нормативами, а именно: статье 21 ФЗ № 323 и рядом подзаконных нормативных актов, о которых речь пойдет ниже.
Напоследок нам представляется, что все-таки статью 21 ФЗ № 323 следовало бы изложить в другой редакции, предполагающей за пациентом право выбора врача и медицинской организации не только при получении бесплатной медицинской помощи, но и при получении платных медицинских услуг.
Порядок выбора гражданином медицинской организации
Порядок выбора гражданином медицинской организации при оказании ему медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи (далее – Порядок) утвержден приказом Министерства здравоохранения и социального развития РФ от 26 апреля 2012 г. № 406н.
Однако данный Порядок регулирует отношения, связанные с выбором гражданином медицинской организации для оказания медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи в пределах территории субъекта Российской Федерации, в котором проживает гражданин .
Порядок выбора гражданином медицинской организации (за исключением случаев оказания скорой медицинской помощи) за пределами территории субъекта РФ, в котором проживает гражданин , при оказании ему медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи утвержден приказом Минздрава России от 21 декабря 2012 г. № 1342н.
Для выбора медицинской организации (далее – МО), оказывающей медицинскую помощь, гражданин лично или через своего представителя обращается в выбранную им медицинскую организацию с письменным заявлением о выборе МО, которое содержит следующие сведения:
- Наименование и фактический адрес МО, фамилия и инициалы ее руководителя;
- Информация о гражданине (фамилия, имя, отчество (при наличии); пол; дата рождения; место рождения; гражданство; данные документа, подтверждающего личность заявителя или его ребенка; место жительства (адрес для оказания медицинской помощи на дому при вызове медицинского работника); место регистрации; дата регистрации; контактная информация);
- Номер полиса обязательного медицинского страхования гражданина;
- Наименование страховой МО, выбранной гражданином;
- Наименование и фактический адрес МО, оказывающей медицинскую помощь, в которой гражданин находится на обслуживании на момент подачи заявления.
- В течение двух рабочих дней направляет письмо посредством почтовой связи, электронной связи о подтверждении информации, указанной в заявлении, в МО, в которой гражданин находится на медицинском обслуживании на момент подачи заявления.
- В течение двух рабочих дней после подтверждения медицинской организацией, в которой гражданин находится на медицинском обслуживании на момент подачи заявления, информации, указанной в заявлении, руководитель медицинской организации, принявшей заявление, информирует гражданина (его представителя) в письменной или устной форме (лично или посредством почтовой связи, телефонной связи, электронной связи) о принятии гражданина на медицинское обслуживание.
- В течение трех рабочих дней после информирования гражданина о принятии его на медицинское обслуживание МО, принявшая заявление, направляет в МО, в которой гражданин находится на медицинском обслуживании на момент подачи заявления, и в страховую МО, выбранную гражданином, уведомление о принятии гражданина на медицинское обслуживание .
- После получения указанного выше уведомления, медицинская организация, в которой гражданин находится на медицинском обслуживании на момент подачи заявления, в течение трех рабочих дней снимает гражданина с медицинского обслуживания и направляет заверенную медицинской организацией копию медицинской документации гражданина в медицинскую организацию, принявшую заявление.
Таким образом, завершается процесс открепления пациента от одной медицинской организации и прикрепления его к другой .
Таким образом, гражданин не может обслуживаться одновременно в нескольких медицинских организациях на территории РФ. Если он подает заявление о прикреплении к какой-либо медицинской организации за пределами территории субъекта РФ, в котором он проживает гражданин, он будет принудительно откреплен от первичного места прикрепления (обслуживания). Следует отметить, что вышеуказанный Порядок установлен при оказании первичной медико – санитарной помощи . В случае же выбора медицинской организации при оказании специализированной медицинской помощи в плановой форме осуществляется по направлению на оказание специализированной медицинской помощи, выданному лечащим врачом выбранной гражданином медицинской организации, принявшей заявление (пункт 12 Порядка от 21.12.2012 № 1342н), о чем будет подробнее сказано ниже.
Что касается видов оказания медицинской помощи и их специфики, то этой теме посвящена отдельная статья “Медицинская помощь, виды и условия ее оказания”.
Право пациента на выбор врача
Право пациента на выбор врача реализуется в соответствии со статьями 21 и 70 Закона № 323-ФЗ.
Согласно части 1 статьи 70 Закона № 323-ФЗ лечащий врач назначается руководителем медицинской организации (подразделения медицинской организации) или выбирается пациентом с учетом согласия врача .
В случае требования пациента о замене лечащего врача руководитель медицинской организации (подразделения медицинской организации) должен содействовать выбору пациентом другого врача в порядке, установленном приказом Минздравсоцразвития России от 26 апреля 2012 г. № 407.
Согласно указанному приказу пациент в целях замены врача обращается к руководителю медицинской организации (ее подразделения) с заявлением в письменной форме, в котором указываются причины замены лечащего врача.
Возложение функций лечащего врача на врача соответствующей специальности осуществляется с учетом его согласия . Также отметим, что в соответствии с этой же статьей 70 Закона № 323-ФЗ лечащий врач по согласованию с руководителем организации имеет право отказаться от наблюдения и лечения пациента за исключением ряда случаев. Об этом подробнее читайте в статье “Недопустимость отказа в оказании медицинской помощи”.
Особенности выбора медицинской организации отдельными категориями лиц
Законом 323-ФЗ установлено, что отдельные категории граждан осуществляют выбор МО в особом порядке. Так, граждане, проживающие в закрытых административно-территориальных образованиях, на территориях с опасными для здоровья человека физическими, химическими и биологическими факторами, включенных в соответствующий перечень, а также работниками организаций, включенных в перечень организаций отдельных отраслей промышленности с особо опасными условиями труда, выбирают медицинскую организацию в соответствии с постановлением Правительства РФ от 26 июля 2012 г. № 770.
Военнослужащие и лица, приравненные по медицинскому обеспечению к военнослужащим, гражданами, проходящими альтернативную гражданскую службу, гражданами, подлежащими призыву на военную службу или направляемыми на альтернативную гражданскую службу, и гражданами, поступающими на военную службу по контракту или приравненную к ней службу, осуществляют выбор врача и МО с учетом особенностей оказания медицинской помощи, установленных статьей 25 Закона № 323-ФЗ, а задержанные, заключенные под стражу, отбывающие наказание в виде ограничения свободы, ареста, лишения свободы либо административного ареста — с учетом особенностей оказания медицинской помощи, установленных статьей 26 Закона № 323-ФЗ.
Частота выбора медицинской организации
Частью 2 статьи 21 Закона № 323-ФЗ установлено, что для получения первичной медико-санитарной помощи гражданин выбирает медицинскую организацию не чаще чем один раз в год (за исключением случаев изменения места жительства или места пребывания гражданина).
Частота выбора врача
В выбранной медицинской организации пациент осуществляет выбор не чаще чем один раз в год (за исключением случаев замены медицинской организации) врача-терапевта, врача-терапевта участкового, врача-педиатра, врача-педиатра участкового, врача общей практики (семейного врача) или фельдшера путем подачи заявления лично или через своего представителя на имя руководителя медицинской организации.
Оказание специализированной медицинской помощи
Выбор МО при оказании специализированной медицинской помощи в плановой форме осуществляется по направлению на оказание специализированной медицинской помощи. При выдаче направления лечащий врач обязан проинформировать гражданина о медицинских организациях, участвующих в реализации территориальной программы, в которых возможно оказание медицинской помощи с учетом сроков ожидания медицинской помощи, установленных территориальной программой.
Достаточно регулярно наша организация сталкивается с нарушением права пациента на прикрепление его к той или иной медицинской организации или на выбор врача. Как ни странно происходит это и в коммерческих организациях, в которых пациенту также может быть отказано в смене врача или лечащий врач вдруг беспричинно отказывается от дальнейшего лечения пациента. Мы делаем все возможное в целях восстановления справедливости и получения “обиженным” пациентом должной компенсации.
Право на выбор медицинского учреждения и лечащего врача
Болезнь довольно неприятное состояние, поэтому большинство людей старается максимально быстро избавить свой организм от различных вирусов и недомоганий. Когда самостоятельная борьба заходит в тупик приходиться обращаться за помощью к настоящим профессионалам, увы, далеко не все медицинские работники обладают нужной на Ваш взгляд квалификацией. В такой ситуации возникает резонный вопрос, а могу ли я, как потребитель медицинских услуг самостоятельно выбрать учреждение здравоохранения и доктора? Согласно главе 4 Федерального закона от 21.11.2011 № 323-ФЗ «Об основах охраны здоровья граждан в Российской Федерации», каждый пациент имеет законное право на выбор медицинского заведения и врача.
Казалось бы, всё просто, существует закон, конкретное обоснование Вашего права на самостоятельный выбор, однако возникает несколько противоречий. Подробно ознакомившись с действующим законодательством, следует, что претендовать на самостоятельный выбор могут только пациенты, участвующие в программе государственных гарантий на получение бесплатной медицинской помощи. Следовательно, учитывая статью 21 закона «Об основах охраны здоровья» на выбор медицинского учреждения, а также лечащего врача имеет право пациент, воспользовавшийся бесплатной медицинской помощью. Ниже мы подробно рассмотрим все правила, благодаря которым можно будет сделать свой выбор, не взирая ни на что.
Сегодня в России существует масса лечебных учреждений оказывающих платные медицинские услуги, поэтому, заключая договор с подобными организациями, Вы фактически делаете самостоятельный выбор. Законодательство, к сожалению не совершенно, и в случае оказания платных услуг пациент может столкнуться со сложностями. В случае оказания помощи неквалифицированными сотрудниками, при определении размера компенсации за причиненный вред могут возникнуть неприятности, поэтому необходимо детально изучить договор и проконсультироваться с юристом.
Порядок выбора медицинского учреждения
Если Вы хотите сделать самостоятельный выбор медицинского учреждения, нужно придерживаться следующих пунктов и обязательно действовать в соответствии с законодательством Российской Федерации. Прежде всего, нужно составить письменное обращение в выбранную медицинскую организацию, которое должно содержать следующую информацию:
- Подробное наименование медицинского учреждения, а также фактический адрес местонахождения, организации, которая приняла заявление.
- Фамилию, имя и отчество будущего пациента, дату и место рождения, пол, а также другую информацию о пациенте.
- Подробное наименование страховой организации, которую выбрал пациент.
- Подробную информацию о медицинской организации, оказывающей помощь на момент подачи заявления.
- Другие сведения, указанные в пункте 4 Приказа № 406н «О порядке выбора медицинской организации».
Вы можете обратиться с подобным заявлением в любое медицинское учреждение, специалистов которого считаете более квалифицированными. После подачи заявления следует внимательно следить за исполнением следующих действий:
- Выбирая медицинское заведение, в котором Вам будет оказана первичная медико-санитарная помощь, пациент должен получить информацию обо всех врачах.
- С момента получения Вашего письменного обращения, медицинское учреждение занимается подробной проверкой всех указанных в нём данных.
- В письменной или устной форме пациент получит информацию о принятии его на медицинское обслуживание. Подобную информацию доносят руководителем учреждения в любой доступной форме.
- Медицинская организация обязана направить в страховую компанию всю информацию о принятии пациента на медицинское обслуживание. Подобное уведомление направляется в течении трёх суток с момента информирования гражданина.
Antananarivo
Постановление Правительства РФ от 26.07.2012 № 770 «Об особенностях выбора медицинской организации» распространяется на граждан, которые проживают в различных закрытых городах и поселениях, а также на территориях с опасными для здоровья человека физическими, химическими и биологическими факторами.
Статьи 25 закона «Об основах охраны здоровья» позволяют сделать самостоятельный выбор медицинской организации военнослужащим, солдатам, проходящим альтернативную службу, призывникам и контрактникам. Статья 26 закона регламентирует права задержанных, заключенных под стражу и отбывающих наказание в местах лишения свободы.
Запомните, что выбрать медицинское учреждение самостоятельно можно лишь при условии участия данной организации в программе государственных гарантий на территории России. В Приказе Минздравсоцразвития России от 26.04.2012 № 406н «Об утверждении Порядка выбора гражданином медицинской организации при оказании ему медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи» подробно расписано, какие действия необходимо предпринять для осуществления самостоятельного выбора.
Как выбрать или заменить лечащего врача
С момента обращения в медицинское учреждение лечащий врач назначается руководителем медицинской организации, возможен и самостоятельный выбор пациента. Право на выбор доктора для оказания услуг, также регламентируется законодательно, однако помимо этого необходимо согласие и самого врача. Если Вам не удалось выбрать лечащего врача самостоятельно, Вы можете обратиться к руководству медицинской организации с заявлением о замене врача. В представленном заявлении очень важно указать причину, по которой Вы требуете замену лечащего врача. На основании Приказа Минздравсоцразвития России от 26.04.2012 № 407н руководитель лечебного заведения должен рассмотреть все указанные доводы и вынести решение в пользу пациента. Своим законным правом на самостоятельный выбор медицинского учреждения пациент может воспользоваться только один раз в год. Осуществить самостоятельный выбор доктора в выбранной организации, также можно единожды.
Какую медицинскую помощь можно получить
На сегодняшний день в российской медицине существует несколько видов оказываемой помощи:
— первичная специализированная медико-санитарная помощь.
К первичной медико-санитарной помощи относятся различного рода осмотры, связанные с профилактикой и диагностикой заболеваний, лечением и реабилитацией, а также ведение беременности и принятие родов, просвещение население о здоровом образе жизни. Получить подобную помощь довольно просто, необходимо направление врача – терапевта. Если Вы решили обратиться в медицинское учреждение самостоятельно помощь будет оказана с учётом правил и порядков утверждённых Минздравом РФ.
— специализированная медицинская помощь.
Специализированную медицинскую помощь можно получить только по направлению врача, в котором должны быть представлены несколько вариантов медицинских учреждений на выбор. Все медицинские учреждения должны участвовать в программе государственных гарантий на бесплатную медицинскую помощь, и полностью специализироваться на заболевании пациента.
— медицинская помощь в неотложной или экстренной форме.
Довольно часто возникают ситуации, когда пациенту требуется срочное медицинское вмешательство при обострении хронических заболеваний, внезапных острых заболеваниях, представляющих угрозу жизни пациента. Подобного рода неотложная помощь оказывается максимально быстро с момента обращения пациента. В данной ситуации оказывать медицинские услуги может любой назначенный руководителем сотрудник, имеющий нужную квалификацию.
Проанализировав все аспекты и положения законодательных актов можно сделать вывод, что пациент вправе самостоятельно подбирать медицинское заведение и лечащего доктора. Нужно получить всю информацию о медицинских учреждениях Вашего города, познакомится с ведущими докторами и только тогда отдавать свой голос в пользу того или иного медицинского заведения.
Статья 21.
Rencontres Du Film Court Antananarivo
Выбор врача и медицинской организации
1. При оказании гражданину медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи он имеет право на выбор медицинской организации в порядке, утвержденном уполномоченным федеральным органом исполнительной власти, и на выбор врача с учетом согласия врача.
Особенности выбора медицинской организации гражданами, проживающими в закрытых административно-территориальных образованиях, на территориях с опасными для здоровья человека физическими, химическими и биологическими факторами, включенных в соответствующий перечень, а также работниками организаций, включенных в перечень организаций отдельных отраслей промышленности с особо опасными условиями труда, устанавливаются Правительством Российской Федерации.
2. Для получения первичной медико-санитарной помощи гражданин выбирает медицинскую организацию, в том числе по территориально-участковому принципу, не чаще чем один раз в год (за исключением случаев изменения места жительства или места пребывания гражданина). В выбранной медицинской организации гражданин осуществляет выбор не чаще чем один раз в год (за исключением случаев замены медицинской организации) врача-терапевта, врача-терапевта участкового, врача-педиатра, врача-педиатра участкового, врача общей практики (семейного врача) или фельдшера путем подачи заявления лично или через своего представителя на имя руководителя медицинской организации.
3. Оказание первичной специализированной медико-санитарной помощи осуществляется:
1) по направлению врача-терапевта участкового, врача-педиатра участкового, врача общей практики (семейного врача), фельдшера, врача-специалиста;
2) в случае самостоятельного обращения гражданина в медицинскую организацию, в том числе организацию, выбранную им в соответствии с частью 2 настоящей статьи, с учетом порядков оказания медицинской помощи.
4. Для получения специализированной медицинской помощи в плановой форме выбор медицинской организации осуществляется по направлению лечащего врача. В случае, если в реализации территориальной программы государственных гарантий бесплатного оказания гражданам медицинской помощи принимают участие несколько медицинских организаций, оказывающих медицинскую помощь по соответствующему профилю, лечащий врач обязан проинформировать гражданина о возможности выбора медицинской организации с учетом выполнения условий оказания медицинской помощи, установленных территориальной программой государственных гарантий бесплатного оказания гражданам медицинской помощи.
Медицинская помощь в неотложной или экстренной форме оказывается гражданам с учетом соблюдения установленных требований к срокам ее оказания.
6. При оказании гражданину медицинской помощи в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи выбор медицинской организации (за исключением случаев оказания скорой медицинской помощи) за пределами территории субъекта Российской Федерации, в котором проживает гражданин, осуществляется в порядке, устанавливаемом уполномоченным федеральным органом исполнительной власти.
7. При выборе врача и медицинской организации гражданин имеет право на получение информации в доступной для него форме, в том числе размещенной в информационно-телекоммуникационной сети «Интернет» (далее — сеть «Интернет»), о медицинской организации, об осуществляемой ею медицинской деятельности и о врачах, об уровне их образования и квалификации.
8. Выбор врача и медицинской организации военнослужащими и лицами, приравненными по медицинскому обеспечению к военнослужащим, гражданами, проходящими альтернативную гражданскую службу, гражданами, подлежащими призыву на военную службу или направляемыми на альтернативную гражданскую службу, и гражданами, поступающими на военную службу по контракту или приравненную к ней службу, а также задержанными, заключенными под стражу, отбывающими наказание в виде ограничения свободы, ареста, лишения свободы либо административного ареста осуществляется с учетом особенностей оказания медицинской помощи, установленных статьями 25 и 26 настоящего Федерального закона.
9. При оказании гражданам медицинской помощи в рамках практической подготовки обучающихся по профессиональным образовательным программам медицинского образования пациент должен быть проинформирован об участии обучающихся в оказании ему медицинской помощи и вправе отказаться от участия обучающихся в оказании ему медицинской помощи. В этом случае медицинская организация обязана оказать такому пациенту медицинскую помощь без участия обучающихся.
(часть 9 введена Федеральным законом от 02.07.2013 N 185-ФЗ)
Вы приходите в поликлинику или ложитесь в больницу. Что надо делать, чтобы вы там себя чувствовали комфортно, а лечили вас качественно?
Что должен делать пациент, чтобы стать полноправным членом этого процесса? Как узнать о правах и обязанностях пациента? Что значит в медицине «вовремя, правильно и по закону»?
Об этом мы беседуем с депутатом Петербургского законодательного собрания, председателем Санкт-Петербургского медицинского третейского суда, доктором медицинских наук, профессором Игорем Владимировичем Тимофеевым.
Бесплатность, доступность и качество – три кита медицины
— Мы много и часто говорим о бесплатности медицины. Все имеют на нее право?
Да, каждый гражданин имеет право на бесплатную медицинскую помощь. Гарантированный объем бесплатной медицинской помощи за счет обязательного медицинского страхования устанавливается территориальной программой государственных гарантий оказания медицинской помощи. Кстати, эта программа ежегодно принимается в Санкт-Петербурге городским законом.
— Но иногда в медицинских учреждениях как бы намекают, что больной с хорошим достатком мог и заплатить за лечение… Правильно ли это?
— Нет, неправильно! Право на бесплатную медицинскую помощь не может быть ограничено в связи с его доходами.
— Мы часто употребляем термин «доступность» медицинской помощи. А если сказать конкретнее…
— Доступность заключается в возможности своевременно получить необходимую медицинскую помощь вне зависимости от географических, экономических, социальных, организационных или языковых барьеров. А если еще конкретнее, то право пациента на доступность медицинской помощи не может быть ограничено в связи с местом его проживания, наличием или отсутствием регистрации по месту жительства (пребывания), платежеспособностью, видом заболевания или временем обращения за медицинской помощью. Кроме того, пациент, например, страдающий редким заболеванием, имеет такое же право на получение медицинской помощи, что и пациент с более распространенным заболеванием.
— А государство, гарантирует ли доступность медицинской помощи, и каким путём?
Доступность медицинской помощи должна быть обеспечена через следующие механизмы:
– территориального размещения участников медицинского обеспечения в медицинских учреждениях;
– профессионального образования достаточного числа медицинских работников и постоянного повышения их квалификации;
– достаточного финансирования сферы здравоохранения;
– утверждения и реализации единых порядков оказания и стандартов медицинской помощи, включающих в себя также нормативы времени ожидания медицинской помощи.
–Теперь перейдем к качеству медицинской помощи. Как его можно определить?
— Медицинская помощь надлежащего качества должна удовлетворять нескольким критериям.
Это, прежде всего, правильность выполнения медицинских вмешательств, а также отсутствие риска ухудшения состояния пациента вследствие несоблюдения правил выполнения этих вмешательств. Важным является оптимальное использование кадровых и материально-технических ресурсов здравоохранения и медицинского страхования при оказании медицинской помощи.
«Antananarivo» — перевод на русский
Ну, и, конечно, должно приниматься во внимание мнение самого пациента, удовлетворен ли он оказанной ему медицинской помощью. Несмотря на то, что последний критерий весьма субъективен, мы считаем необходимым его использование при экспертной оценке качества медицинской помощи в каждом конкретном случае.
— И каким образом можно обеспечить это качество?
Качество медицинской помощи обеспечивается государством и участниками медицинского обеспечения путем лицензирования (сертификации) медицинских организаций и медицинских работников. Лечение должно проводиться по стандартам медицинской помощи. Необходимо, кроме того, работать в системе управления качеством медицинской помощи, включая контроль над ним. Это позволит обеспечить выявление и предупреждение причин ненадлежащего качества медицинской помощи.
И очень важно, чтобы улучшение этого качества было постоянным и планомерным и финансировалось достаточными средствами.
Пациент имеет право знать, как и кто его лечит
– В прошлые времена от пациента иногда скрывали результаты обследования и прогноз. А теперь что изменилось?
Пациент имеет право на получение медицинской информации о состоянии своего здоровья, включая сведения о результатах обследования, наличии заболевания, о диагнозе и прогнозе, результатах проведенного лечения.
Он также имеет право получать информацию о должности и квалификации медицинских работников, оказывающих ему медицинскую помощь, наличии у них лицензий (сертификатов), а также о наличии лицензий в медицинской организации.
Пациента обязаны информировать о порядке и условиях оказания необходимой ему медицинской помощи, объеме бесплатной медицинской помощи, стоимости платных медицинских вмешательств и связанных с ними социальных и сервисных услуг. Пациент также имеет право на получение информации о медицинских организациях оказывающих ему медицинскую помощь и о результатах их деятельности.
— А имеет ли право пациент все знать о методах лечения своего заболевания?
— Да, он имеет право знать о методах лечения его заболевания и ожидаемых результатах. Врач должен ему рассказать о возможных вариантах медицинского вмешательства, их риске (возможных осложнениях и вероятности смертельного исхода), возможных побочных эффектах и болезненных ощущениях. Кроме медицинских аспектов, врачу необходимо информировать больного о медико-социальных, экономических и психологических последствиях медицинского вмешательства или отказа от него.
Пациент имеет право непосредственно знакомиться с медицинской документацией, отражающей состояние его здоровья, задавать вопросы по её содержанию, получать консультации по ней у других специалистов, требовать исправления допущенных неточностей и ошибок. По требованию пациента ему предоставляются копии медицинских документов, отражающих состояние его здоровья, если в них не затрагиваются интересы третьей стороны.
— А может ли пациент отказаться от получения информации о состояние его здоровья?
Пациент имеет право отказаться от получения информации о состоянии своего здоровья, за исключением информации о выявленном у него заболевании, представляющем опасность для окружающих, которую пациент получает вместе с информацией о предписываемых ему мерах предосторожности при контактах с другими лицами в целях исключения распространения этого заболевания.
Пациент имеет право на выбор лиц, которым в интересах пациента может быть передана информация о состоянии его здоровья.
– Может ли пациент сам выбирать врача, поликлинику или больницу?
— Пациент имеет право на свободный выбор медицинской организации из числа медицинских организаций, оказывающих необходимую пациенту медицинскую помощь. Также пациент имеет право на выбор врача с учётом согласия врача. Но здесь есть один серьезный нюанс. Законом предписана возможность выбора пациентом участкового терапевта или врача общей практики. Другие же врачи, например, специалисты консультируют не пациентов, а этих врачей. При этом квартирная помощь остается по территориальному принципу, т. е. если вы выберете поликлинику далеко от дома – вы не лишаетесь права вызова врача, например в случае высокой температуры. Просто на дом придет врач уже не из выбранной Вами поликлиники, а из ближайшей.
Когда вас на госпитализацию в плановом порядке отправляет врач поликлиники, он обязан при выдаче направления указать в нем выбранное вами для стационарного лечения медицинское учреждение. При условии, что последнее должно работать в системе ОМС.
Врач неотложной или скорой помощи должен получить согласие пациента на госпитализацию в предложенный им стационар. Пациент вправе выбрать, в каком из дежурящих в этот день медицинском учреждении он желает лечиться.
Кроме того, пациент может выбрать и страховую медицинскую компанию.
Имеем право на приватность
— А теперь пациент имеет право на конфиденциальность и приватность?
— Да, имеет. Информация о диагнозе и о лечении пациента должна составлять врачебную тайну. Конфиденциальность информации, составляющей врачебную тайну, обязана обеспечивать медицинская организация, в которой оказывалась медицинская помощь пациенту.
Приватность же, реализуется получением согласия у пациента на присутствие при обследовании посторонних лиц, например, врачей из другого учреждения.
Пациент должен быть предварительно информирован об участии в выполнении ему медицинского вмешательства лиц, обучающихся в образовательных учреждениях профессионального медицинского образования, и имеет право отказаться от этого участия.
При получении медицинской помощи в стационарном режиме наблюдение за пациентом, в том числе с использованием аудио- и видеоаппаратуры, возможно только с его согласия.
— Раньше в некоторых случаях из КВД пациенту на работу сообщался диагноз. Как это соотносится с конфиденциальностью?
Законом предусмотрены случаи, когда без согласия пациента информация, составляющая врачебную тайну, передаётся соответствующим организациям и должностным лицам.
Это происходит, например, при угрозе распространения инфекционных заболеваний, массовых отравлений и поражений, а также по запросу органов дознания и следствия, суда в связи с проведением расследования или судебным разбирательством.
Кроме того, не требуется согласие пациента для информирования органов внутренних дел о поступлении пациента, в отношении которого имеются достаточные основания полагать, что вред его здоровью причинён в результате противоправных действий.
— Мы часто видим по телевизору кадры, показывающие актеров в весьма плачевном состоянии в больницах…
— Медицинская организация, в которой пациент получает медицинскую помощь в стационарном режиме, обеспечивает доступ к пациенту только лиц, указанных им.
Так что пациент любого ранга и профессии может составить список, кого к нему можно пускать.
Больной принимает решение
— Сегодня перед операцией пациент подписывает согласие.
А если он в таком состоянии, что не может сам принять решение?
— Информированное добровольное согласие на медицинское вмешательство, если сам пациент недееспособен, даёт его законный представитель.
Решение о проведении медицинского вмешательства в интересах пациента без получения информированного добровольного согласия пациента принимает консилиум, а при невозможности собрать консилиум – непосредственно лечащий (дежурный) врач.
— И в каких же случаях это происходит?
— В следующих случаях:
-когда состояние пациента не позволяет ему выразить свою волю;
-когда отсутствует законный представитель недееспособного пациента.
Принятое в таких случаях решение оформляется лечащим (дежурным) врачом в медицинской документации пациента и доводится до сведения должностных лиц медицинской организации и законного представителя недееспособного пациента.
— Мы все время говорили о правах. А есть ли у пациента обязанности?
Есть! Пациент обязан в случае у него заболевания, представляющего опасность для окружающих, информировать врачей об этом заболевании, соблюдать предписанные меры предосторожности при контактах с другими лицами, включая медицинских работников, в целях исключения распространения этого заболевания;
Кроме того, пациенту необходимо представлять медицинскому работнику достоверную информацию о своих жалобах, перенесенных и имеющихся заболеваниях, обращениях за медицинской помощью и их результатах, об изменениях в состоянии здоровья.
Пациент, дав добровольное информированное согласие на медицинское вмешательство, обязан выполнять назначения медицинских работников, а так же соблюдать правила поведения в медицинской организации, уважать права других пациентов и медицинских работников.
— А если пациент не будет выполнять своих обязанностей?
— Он навредит и самому себе и окружающим.
Смотрите, если он не сообщит врачу о перенесенном и (или) имеющемся у него заболевании, врач может назначить ему неправильный курс лечения. Это, естественно, повредит здоровью пациента, однако не будет дефектом медицинской помощи и снимает с врача (медицинской организации) ответственность за последующие связанные с ним неблагоприятные изменения состояния здоровья пациента, в том числе за неблагоприятный исход заболевания.
Пациент, информированный о наличии у него заболевания, представляющего опасность для окружающих, и не выполняющий предписанные меры предосторожности при контактах с другими лицами, несёт юридическую, вплоть до уголовной ответственность.
Если больной не выполняет назначений врача, то с медиков во многом снимается ответственность за последующие неблагоприятные изменения состояния здоровья пациента.
Когда пациент недоволен
— Если пациент не удовлетворен качеством лечения, что ему предпринимать?
— В таком случае пациент имеет право на экспертизу качества оказанной ему медицинской помощи. Эта экспертиза проводится для выявления нарушений в оказании медицинской помощи, в то числе оценки правильности выбора медицинской технологии, степени достижения запланированного результата и установления причинно-следственных связей выявленных дефектов в оказании медицинской помощи.
Законодательством установлен порядок организации и проведения экспертизы качества медицинской помощи. В Санкт-Петербурге экспертизу качества медицинской помощи проводят эксперты качества медицинской помощи, включенные в территориальный реестр. Этим экспертом является врач-специалист, имеющий свидетельство об аккредитации специалиста или сертификат специалиста, стаж работы по соответствующей врачебной специальности не менее 10 лет и прошедший подготовку по вопросам экспертной деятельности.
— Куда пациент может обращаться за защитой своих прав?
— Для защиты прав пациент может обращаться с жалобой к должностным лицам больниц, поликлиник, комитетов здравоохранения, в страховые медицинские компании, в профессиональные медицинские ассоциации, общественные объединения по защите прав пациентов, либо в суд.
Пациент имеет право на защиту путем:
-самозащиты прав;
-обжалования действий, нарушающих права или создающих угрозу их нарушения;
-обращения о привлечении нарушителей прав к ответственности;
— возмещения убытков;
— компенсации вреда, причинённого здоровью пациента, и морального вреда.
— Игорь Владимирович! А права российского пациента сообразуются с правами пациента в развитых странах?
— Абсолютно! Все правовые государства гарантируют защиту прав пациента в соответствии с Конституциями и иными законодательными актами, общепризнанными принципами и нормами международного права и международными договорами государств.
Подготовила Татьяна Зазорина